ニュース
2010年12月28日
iPS細胞を使った再生医療はここままできた 今後10年の研究開発に期待
- キーワード
- 1型糖尿病 フットケア情報ファイル 医療の進歩
iPS細胞(人工多能性幹細胞)は、再生医療の切り札として期待されている。再生医療は、薬などで病気を治療する現在の医療と異なり、病気などで失った組織や細胞を丸ごと新しいものに変えてしまおうという新しい治療法。今後の医療を大きく変える可能性があると期待されている。iPS細胞は、病気を発症する仕組みの解明や、新薬の効き具合や副作用などを調べる用途としても有望視されている。
体のあらゆる臓器になるとされるiPS細胞 ヒトのiPS細胞を作製
iPS細胞
出典:科学技術振興機構 日本のiPS拠点事業
出典:再生医療の実現化プロジェクト(文部科学省)
京都大学の山中伸弥教授らの研究グループは2007年、ヒトの皮膚細胞から神経、心筋、肝臓、膵臓など、体内にある細胞・組織に分化する能力をもつ「iPS細胞(人工多能性幹細胞)」の作製に成功したと発表した。ヒトにおける初めてのiPS細胞作製は、日本発の研究成果として大きな注目を集めた。
iPS細胞は、人の皮膚や血液など簡単に採取できる細胞にいくつかの遺伝子を導入するだけで、多能性幹細胞をつくりだすことのできる画期的な医療技術だ。
ヒトの体は、1個の受精卵が神経、心筋、膵臓などのさまざまな組織の細胞に変化(分化)してできている。ひとつの細胞が人体を構成するさまざまな細胞へと分化できる能力を多能性と呼ぶが、一度、皮膚などの組織に分化した体細胞は多能性を失い、その組織以外の細胞にはなれない。そのため、体の一部を損傷したときにその部分を再生することができない。
しかし、山中教授らは多能性を失ったヒトの皮膚細胞に、4つの遺伝子(後に3つの遺伝子でも可能とする方法を開発した)を導入して多能性を回復させることに成功した。米科学振興協会が発行する科学誌「サイエンス」は12月に、過去10年間の10大成果を特集し、iPS細胞などによる再生医療の研究をその1つに挙げた。特に山中伸弥教授らの研究成果について「世界を仰天させた」と高く評価した。
iPS細胞から神経、心筋、血液、膵臓などさまざまな組織や臓器の細胞に分化することが、現在の国内外の研究により報告されている。再生した組織を1型糖尿病・心筋梗塞・骨粗鬆症などの病気を治療する再生医療(細胞移植療法)に用いることが期待されている。また、分化した細胞は、医薬品の有効性などの判定や、疾病の原因解明の研究に活用されることも考えらている。
あらゆる組織の細胞に分化することができる多能性幹細胞として代表的なのはES細胞(胚性幹細胞)だが、子になるはずの受精卵を壊して作るので、倫理的な問題がある。iPS細胞であれば、体細胞を使って作ることができるので受精卵を破壊する必要がなく、倫理的な問題を回避できる。また、患者自身の細胞から作製するので、分化した組織や臓器の細胞を移植したときに拒絶反応が起こらない。
京都大iPS細胞研究所(CiRA)は12月、治療を目的とした「iPS細胞バンク」を来年度に設立する計画をあきらかにした。iPS細胞による糖尿病、パーキンソン病、心筋梗塞、網膜疾患を対象とした前臨床研究を計画している。
iPS細胞を使った再生医療を実現するために、各患者からiPS細胞をつくるのでは時間や費用がかかるため、バンクの創設が重要となる。iPS細胞を用いた再生医療を1日も早く実用化することを目指している。

出典:科学技術振興機構 日本のiPS拠点事業
| 京都大学iPS細胞研究統合推進拠点 |
|---|
| 山中伸弥教授・京都大学 |
| 再生医療実現化を目指したヒトiPS細胞・ES細胞・体性幹細胞研究拠点 |
| 岡野栄之教授・慶應義塾大学 |
| ヒトiPS細胞等を用いた次世代遺伝子・細胞治療法の開発 |
| 中内啓光教授・東京大学 |
| ヒト多能性幹細胞の分化誘導・移植の技術開発と技術支援のための総合拠点 |
| 笹井芳樹氏・理化学研究所 |
iPS細胞で膵臓を再生 インスリンを産生
日本のiPS細胞の研究の拠点事業のもうひとつは、東京大学の中内啓光教授らが推進している「次世代遺伝子・細胞治療法の開発」。iPS細胞を利用してブタの体内でヒトの膵臓をつくりだす研究が、来年に本格的に開始される。将来的には、膵臓でインスリンを産生できない糖尿病患者に移植する再生医療への応用などが考えられている。
研究チームは、iPS細胞を使ってマウスの体内でネズミやラットの膵臓を作る実験にすでに成功しており、9月に米科学誌に発表した。「ヒトの臓器を作れるかを試し安全性を確かめたい」と文部科学省の生命倫理・安全に関する専門委員会で明らかにした。
糖尿病などの臓器不全症の治療として移植療法が行われているが、臓器のドナー不足や生体適合性などの課題がある。今後、再生医療の研究が進歩すれば、移植可能な臓器を患者自身の細胞からつくる治療法を実用化できる可能性がある。
研究では、遺伝子を操作して膵臓ができないようにしたブタの胎児に、ヒトのiPS細胞から作った膵臓になる手前の段階の細胞を入れる。膵臓になる部分では、ブタの細胞は増殖せず、代わりにヒトの細胞によって膵臓ができる。ブタが生まれたあと、体内でヒトの細胞でできた膵臓が正常に成長するかや、この膵臓にブタの細胞が混じっているかなどについて詳しく調べるという。
日本で生まれた新しい医療技術を社会にいかそうと、iPS細胞の実用化に向けた研究開発は、これまでになく国の支援がしっかりしている。研究で高い安全性や効果が認められれば、実際に患者を治療する臨床研究も期待できる。
iPS細胞(多能性幹細胞)から膵臓をつくり血糖が正常化
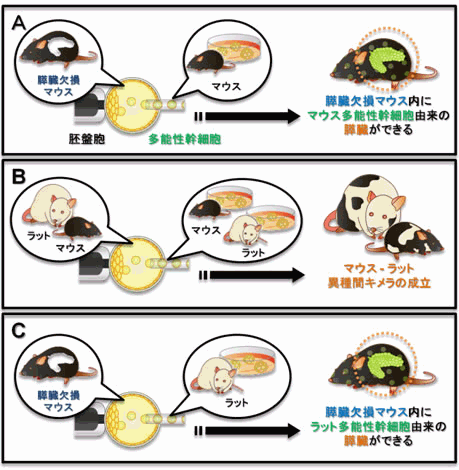

出典:科学技術振興機構(JST)と東京大学の共同発表
再生医療の研究 情報サイト一覧
再生医療の実現化プロジェクト(文部科学省)
iPS細胞等研究ネットワーク(文部科学省)
特定胚及びヒトES細胞研究専門委員会(文部科学省)
CiRA(サイラ) 京都大学 iPS細胞研究所
東京大学医科学研究所 幹細胞治療研究センター 幹細胞治療分野
再生医療について(厚生労働省)
Special Section -10年間の科学的洞察(サイエンス)
再生医療の実現化プロジェクト(文部科学省)
iPS細胞等研究ネットワーク(文部科学省)
特定胚及びヒトES細胞研究専門委員会(文部科学省)
CiRA(サイラ) 京都大学 iPS細胞研究所
東京大学医科学研究所 幹細胞治療研究センター 幹細胞治療分野
再生医療について(厚生労働省)
Special Section -10年間の科学的洞察(サイエンス)
[ Terahata ]
日本医療・健康情報研究所
1型糖尿病の関連記事
- 「患者さんとその家族のための 糖尿病治療の手びき2026」3年ぶりの改訂版発売 日本糖尿病学会
- 東京都が1型糖尿病の妊婦さんを支援 インスリンポンプ等の費用助成を開始
- 厚生労働省が糖尿病の普及啓発資材を公開 リーフレット・動画の2形態
- 1型と2型のどちらの糖尿病も認知症リスクを高める
- 「楽しい」気持ちが行動を後押し 漫画による子どもの糖尿病教育の効果
- 発足から24年、「国際糖尿病支援基金」がウェブサイトをリニューアル
- インスリン治療を50年以上続けてきた人を称える「インスリン50年賞」を15名に授与
- 11月14日は世界糖尿病デー 2025年は「糖尿病と職場」に焦点をあて、働く人が安心して過ごせる社会の実現へ
- 医療用テープで肌トラブルを起こさないための対策とは
- 不安を笑顔に変える場所 YOKOHAMA VOXがホームページをリニューアル
