ニュース
2022年06月15日
1型糖尿病を根治する医療 膵島移植の研究が進歩 免疫抑制剤を用いない新たな移植法を開発
生涯インスリンを注射し続けなければならない1型糖尿病患者にとって、インスリンを分泌する膵臓のβ細胞を移植する再生医療は、インスリン注射から解放される方法として注目されている。
膵β細胞(膵島)の移植は、糖尿病の根治療法になるが、現状では、拒絶反応を防ぐために、移植後に生涯にわたり免疫抑制剤の服用が必要となる。
福岡大学は、免疫抑制剤を用いないで拒絶反応を抑える方法の開発に取り組んでおり、このほど新しい「局所拒絶反応制御法」の開発に成功した。
海外でも、幹細胞から作られたβ細胞を、マクロカプセルに入れて移植し、免疫による拒絶反応から保護する治療法の開発も急ピッチで進められている。
1型糖尿病の根治に向け、もっとも近い将来の実現可能性が高いと期待されている「バイオ人工膵島移植」の研究も進歩している。
1型糖尿病の新たな根治療法になる可能性
移植した膵島細胞が移植後に生着し、治療効果を発揮するためには、移植細胞に対する拒絶反応を防ぐ必要があり、そのために、現在では免疫抑制剤が用いられており、移植を受けた糖尿病患者は生涯にわたりこれを服用しなければならない。 しかし、免疫抑制剤による免疫力の低下は、感染症や悪性腫瘍を誘発する副作用があり、理想的には免疫抑制剤を用いない拒絶反応制御法の開発が切望されている。 とくに、小児1型糖尿病では、免疫抑制剤による発達障害の副作用があるために、これを使用できず、現状では膵島移植は小児1型糖尿病には実施できないでいる。 免疫抑制剤を用いない新規の拒絶反応制御法を開発すれば、将来、膵島細胞移植は成人だけでなく、小児1型糖尿病の新たな治療方法にもなる可能性がある。免疫抑制剤を用いないβ細胞の移植法を開発
福岡大学が開発した方法は、膵島細胞の移植部位である皮下脂肪組織に、前処置により拒絶反応が発現しない局所環境をつくり、その部位に膵島細胞を移植することにより、拒絶反応を回避するというもの。 この新しい方法は、糖尿病の再生医療であるiPS細胞やES細胞から作られたβ細胞の移植医療にも応用可能なもので、今後の糖尿病の再生医療の発展に大きく貢献すると期待されている。 膵島移植ではこれまで、移植部位として肝臓が用いられてきたが、肝臓特有の早期の拒絶反応などの課題があり、それらを解決する新しい移植法も求められていた。 研究グループは、これらをすべて解決する、肝臓に代わり、新たに皮下脂肪組織内に膵島を移植する方法を開発した。今回、この新たな移植法を用いて、免疫抑制剤を用いない拒絶反応制御法を実現した。
皮下脂肪組織内に、免疫を抑制する因子を産生する間葉系幹細胞と、インスリンを分泌するβ細胞を含む膵島をいっしょに移植
免疫抑制剤を用いない拒絶反応制御法を実現するのに成功
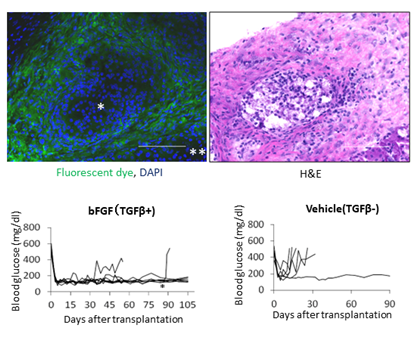

出典:日本医療研究開発機構(AMED)、2022年
生涯にわたり免疫抑制なしで拒絶を制御
糖尿病のマウスを使った膵島移植の実験では、皮下脂肪組織に、前処置により拒絶反応が発現しない局所環境をつくり、その部位に膵島細胞を移植した。すると、糖尿病マウス血糖は高血糖にならずに、1年以上にわたり正常血糖となった。 これは、移植した膵島細胞から分泌されたインスリンにより、血糖値の正常化がもたらされ、さらには摘出した組織の顕微鏡観察では正常の移植膵島がみられ、移植膵島が免疫抑制剤なしで1年以上拒絶されずに生着したことを証明するものだ。 マウス寿命は約1年余で、今回開発した拒絶制御法で移植膵島が1年以上生着したということは、この手法により生涯にわたり免疫抑制なしで拒絶を制御できたことを示している。 研究は、福岡大学基盤研究機関膵島研究所(安波洋一名誉教授他)が、日本医療研究開発機構(AMED)からの研究費の支援を受けで実施したもの。研究成果は、米国糖尿病学会誌「Diabetes」に掲載された。マクロカプセルでβ細胞を免疫から保護する治療法も開発
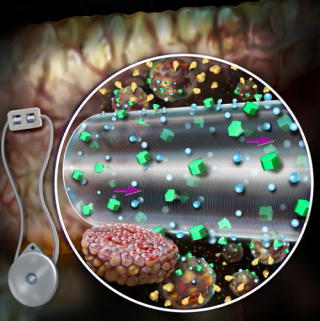
iPS細胞やES細胞といった幹細胞から作られたβ細胞を、マクロカプセルに入れて移植し、免疫による拒絶反応から保護する治療法の開発も進められている。 デンマークのPancryos社は、1型糖尿病患者を対象に、幹細胞から作られたβ細胞を免疫保護されたカプセルに入れ移植する医療技術の開発に成功し、米国のブリガム アンド ウィメンズ病院とグローバル契約を締結したと発表した。数年内の治験の開始を目指している。 これは、「環流促進マクロカプセル化デバイス(ceMED)」と呼ばれる手法。ceMEDは、ハーバード大学、マサチューセッツ大学、ブリガム アンド ウィメンズ病院のジェフ カープ氏らの共同研究グループによって開発された。 前臨床試験では、このマクロカプセルは再生したβ細胞を拒絶反応から守り、インスリン分泌を増強し、移植2日後という早い時期に血糖値を低下させることを確かめた。
Pancryos社が開発を進めている、β細胞をマクロカプセルに入れて移植する治療法のイメージ
マクロカプセルが再生したβ細胞を拒絶反応から守る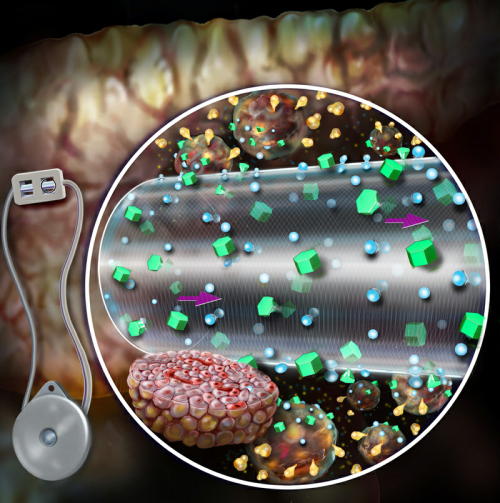
マクロカプセルが再生したβ細胞を拒絶反応から守る

数年内に臨床試験を開始することを目指す
「1型糖尿病は、世界中で5,000万人以上に影響を及ぼしています。1型糖尿病の患者さんは、生命を維持するためにインスリン注射が生涯にわたり必要となります」と、カープ氏は言う。 「iPS細胞やES細胞から作られたβ細胞を移植する再生医療は、1型糖尿病の根治治療として期待されていますが、免疫系がふたたびインスリンを分泌するβ細胞を破壊してしまうことが課題になっています」。 「ceMEDには、β細胞の生存率を向上させ、時間の経過とともに機能を損なうおそれのあるカプセル線維化の減少、インスリン分泌のオン/オフ速度の高速化など、これまで開発されたデバイスに比べ優れた点があります」としている。 「このデバイスにより、幹細胞から再生したβ細胞のデリバリーでの課題を解決し、数年内に臨床試験を開始し、1型糖尿病に苦しむ世界の数百万人もの患者さんに、安全で効果的な治療を提供することを実現したいと考えています」と、カープ氏は述べている。 Pancryos社は、コペンハーゲン大学のノボ ノルディスク財団幹細胞バイオセンターから発展した企業で、研究には、1型糖尿病の治療を促進する研究を支援する活動を世界的に展開しているJDRFも資金提供している。「バイオ人工膵島移植」はもっとも近い将来に実現可能と期待が高い
日本医療研究開発機構(AMED) 再生・細胞医療・遺伝子治療事業部
Acceptance of murine islet allografts without immunosuppression in the inguinal subcutaneous white adipose tissue pretreated with bFGF (Diabetes 2022年5月24日) Pancryos Announces Exclusive Global License Agreement For First In Class Macroencapsulation Device (PanCryos 2022年5月24日)
PanCryos
[ Terahata ]
日本医療・健康情報研究所
1型糖尿病の関連記事
- 「患者さんとその家族のための 糖尿病治療の手びき2026」3年ぶりの改訂版発売 日本糖尿病学会
- 東京都が1型糖尿病の妊婦さんを支援 インスリンポンプ等の費用助成を開始
- 厚生労働省が糖尿病の普及啓発資材を公開 リーフレット・動画の2形態
- 1型と2型のどちらの糖尿病も認知症リスクを高める
- 「楽しい」気持ちが行動を後押し 漫画による子どもの糖尿病教育の効果
- 発足から24年、「国際糖尿病支援基金」がウェブサイトをリニューアル
- インスリン治療を50年以上続けてきた人を称える「インスリン50年賞」を15名に授与
- 11月14日は世界糖尿病デー 2025年は「糖尿病と職場」に焦点をあて、働く人が安心して過ごせる社会の実現へ
- 医療用テープで肌トラブルを起こさないための対策とは
- 不安を笑顔に変える場所 YOKOHAMA VOXがホームページをリニューアル