ニュース
2018年07月30日
心血管腎臓病に克つために
- キーワード
- 糖尿病の検査(HbA1c 他) 糖尿病合併症
腎機能低下に早期介入して心血管腎臓病を抑制する
冒頭に述べたように、心血管病と腎臓病はともに生活習慣を起点として密接に関連しながら進行する。その過程において腎臓から出る初期のシグナルとしてアルブミン尿があり、古くからマーカーとして使われている。しかし本日の話題はそのアルブミンよりさらに早期のマーカーであるL型脂肪酸結合蛋白「L-FABP」(Liver-type Fatty Acid-Binding Protein)である。
L-FABPはアルブミン尿よりも早く腎機能低下を捉えることが可能
L-FABPは近位尿細管上皮細胞に存在している蛋白質で、腎尿細管に虚血や酸化ストレスが加わると発現が増強する。この点は腎臓の構造上の変化が生じバリア機能が破綻した結果として出てくるアルブミン尿との違いである。具体的なデータをいくつか紹介する。
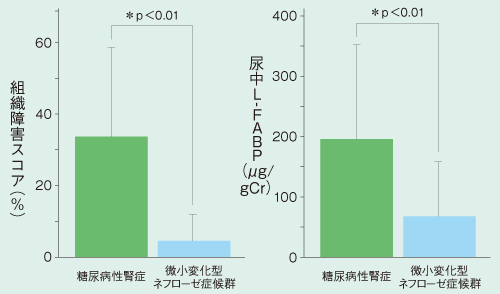
図3は同程度のアルブミン尿を呈している糖尿病性腎症と微小変化型ネフローゼ症候群を比較した結果だ。前者の予後は不良となりやすい一方、後者は急性期を過ぎれば後遺症なく寛解することが多いが、実際に組織障害スコアを比較すると前者が後者より有意に高い。そしてL-FABPも前者が有意に高値であり、尿中アルブミンの多寡では判断できない腎障害をL-FABPで判別可能であることがわかる。
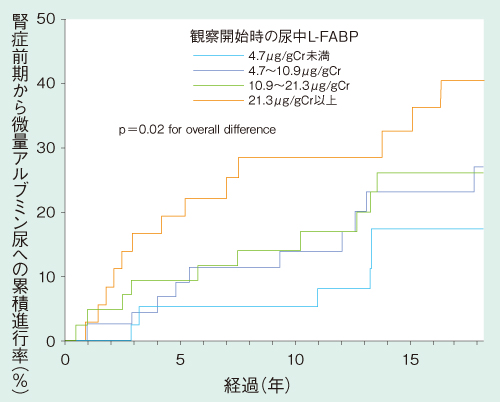
さらにL-FABPを用いることで腎機能正常の時点から予後を予測できることも明らかになっている。図4は尿アルブミン陰性の1型糖尿病患者をL-FABPで四分位に分け経過を追った結果だ。ベースライン時のL-FABPが高い群ほど腎症の新規発症リスクが高いことがわかる。
AKIの早期診断や発症リスク、重症度判定にもL-FABPが有用
CKDのみならず急性腎障害(AKI)の予測にもL-FABPが有用との報告が多い。例えば、心血管手術を受けた患者の腎機能マーカーを複数同時測定し経時的に比較してみると、L-FABPはNGAL(Neutrophil Gelatinase-Associated Lipocalin)やNAG(N-Acetyl-β-D-Glucosaminidase)などに比較し、術直後の早期から有意に上昇することが報告されている21)。また造影剤腎症によりAKIを来した群は造影剤投与後にL-FABPが上昇するのみならず、投与前の時点で既にAKI非発症群より有意にL-FABPが高いとの報告もみられる22)。
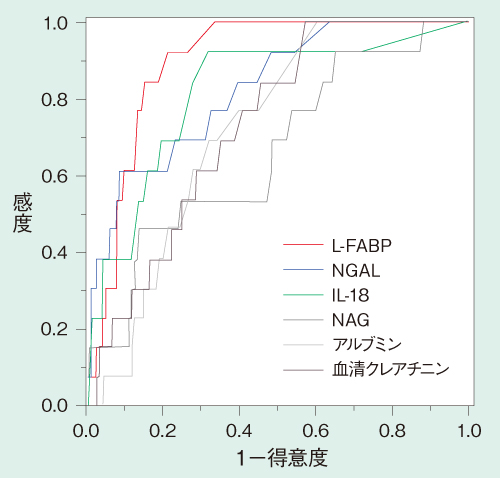
さらにAKIの予後についても、ICU入室後14日間の死亡率との関連を複数のマーカーで検討したところ、L-FABPのROC曲線下面積は最も高値であったことが報告されている(図5)。
脳心血管疾患の発症リスクもL-FABPで評価できる
心血管腎臓病の観点からは腎機能との関連にとどまらず、脳心血管疾患との関連にも着目したい。
2型糖尿病患者をL-FABPで三分位に分け、透析導入+心血管イベントを複合エンドポイントとして追跡した結果からは、やはりL-FABPが高い群ほどイベント発生率も有意に高いことが示されている23)。さらに同様の結果は糖尿病の有無に関わらず認められており24)、L-FABPが腎障害の原因疾患によらずに広く心血管腎臓病のリスクを把握可能であることがわかる。
ガイドライン上のL-FABPの位置づけと保険適用
以上のエビデンスにより、L-FABPは既に各種疾患ガイドラインに取り上げられている。CKDにおいては有望なマーカーとして解説されており(表1)、AKIにおいては推奨レベルとエビデンスレベル も示されている(表2)。
推 奨
CKDの予後の指標として、尿蛋白および尿中アルブミンのフォローアップを推奨する。その他の尿中バイオマーカーとしては、α1ミクログロブリン、β2ミクログロブリン、L-FABPが有望である可能性がある。
推 奨
尿中NGAL、L-FABPはAKIの早期診断に有用な可能性があり測定することを提案する。尿中シスタチンCの有用性は限定的で明確な推奨はできない。
尿中NGAL、尿中L-FABP:
推奨の強さ 2
エビデンスの強さ B
尿中シスタチンC:
推奨の強さ なし
エビデンスの強さ C
もちろん保険適応もあり先生方にすぐにお使いいただける状況だ。具体的に、CKDを念頭におく場合は腎機能が低下する前の早期診断やリスク評価に適用され、薬剤性腎障害や敗血症、多臓器不全などでAKIを疑う場合にも適用される(表3)。
| 【測定内容】 | 尿中のL-FABPの測定(尿細管機能障害を伴う腎疾患の診断の補助) |
|---|---|
| 【主な対象】 | ? eGFR≧60の、断続的に治療を受けている糖尿病患者、糸球体腎炎などの慢性腎臓病が疑われる患者 ? 急性腎障害が確立されていない、薬剤性腎障害、敗血症または多臓器不全等の患者 |
| 【有用性】 | ? 腎機能が低下する以前の糖尿病患者に対して、本検査を行うことにより糖尿病性腎症の病期進行リスクを判別し、また治療効果の判定にも使用できる可能性がある。 ? 急性腎障害が確立されていない、敗血症または多臓器不全等の患者対し、治療転帰を含めた重症化リスクを判別することで、血液浄化療法などの適応判断に利用可能性がある。 |
糖尿病の検査(HbA1c 他)の関連記事
- 針を刺さない血糖測定への挑戦―「超音波」で血糖の状態を知る新技術
- 糖尿病の人の熱中症を防ぐための10ヵ条 猛暑は血糖管理を悪化させる? 十分な対策を
- 減塩食が糖尿病の合併症リスクを低下 塩分を減らすと血圧を下げられる 【おいしく減塩する方法】
- 糖尿病と肥満のある人が体重を減らすとお得がいっぱい たとえ減量に失敗してもメリットが 食事日記をつければ成功率は2倍に
- 肥満のある人が体重を減らすと糖尿病リスクは大幅減少 中年期の体重管理は効果が高い 血糖値を下げる薬を止められる人も
- 糖尿病の合併症を防ぐために「高血糖」と「高血圧」の治療が必要 高血圧があるとリスクは3倍に上昇
- 【笑いが糖尿病を改善】 お笑いライブ鑑賞でストレスが減り楽観性が向上 「笑いヨガ」の効果
- 糖尿病の人は歯を失いやすい 血糖管理が良好だと歯も丈夫に 糖尿病の治療と歯科受診が大切
- 腎臓病は糖尿病の人が発症しやすい合併症 腎臓病の治療は進歩している 透析にならないために
- 糖尿病と高血圧があると腎臓病リスクが上昇 運動時間をわずか5分増やすだけで血圧は低下【高血圧の日】

 医療・健康情報グループ検索
医療・健康情報グループ検索