ニュース
2019年10月30日
糖尿病の「重症低血糖」は命に関わる 医師や家族との情報共有が大切
- キーワード
- 医薬品/インスリン 血糖自己測定(SMBG)

日本イーライリリーは、糖尿病患者667人と、糖尿病患者の家族238人を対象に、「重症低血糖」に関する意識調査を実施した。このほど都内でプレスセミナーを開催し詳細を発表した。
低血糖に比べ、重症低血糖の認知度は患者 25%、家族 40%とともに低いことが明らかになった。
低血糖に比べ、重症低血糖の認知度は患者 25%、家族 40%とともに低いことが明らかになった。
重症低血糖への正しい対処法を知ることが大切
低血糖とは、血糖値が正常範囲以下にまで下がった状態のことをいい、「冷や汗」「動悸」「意識障害」「けいれん」「手足の震え」などの症状があらわれれる。とくに血糖値が50mg/dL以下に下がった状態が「重症低血糖」だ。
重症低血糖に陥ると昏睡やけいれん、不可逆性の脳障害などを起こす可能性や死亡リスクにもつながる可能性があるので、十分な注意が必要だ。日本では、重症低血糖が原因と考えられる救急搬送が年間約2万件発生していると推計されている。
低血糖は、症状が起きたときにきちんと対処すれば回復するが、急に血糖値が低下して対処が間に合わない場合や、自覚症状なしに血糖値の低下が進行する場合などは、自分のみでは対処できなくなり、回復する際に他者の支援が必要になる場合がある。
日本糖尿病学会の調査委員会によると、重症低血糖に影響した原因と考えられるのは、「食事の内容・タイミングの不適合」(40%)、「薬の過量もしく誤投与」(27%)、「シックディ」(11%)、「アルコール多飲」(8%)、「過剰な運動」(4%)などだ。
とくに重症低血糖の起きた2型糖尿病患者では、HbA1cが7%以下が60%を占める。血糖コントロールを厳格に行うと、低血糖がある程度増えてしまうおそれがある。最近では低血糖を起こしにくい血糖降下薬が治療に使われるようになっているものの、低血糖は油断ができない。
関連情報
患者は43%が不安を感じている
「命の危険がある」「いつ起こるか分からない」
調査で、実際に重症低血糖を経験したことがある患者215人に、重症低血糖を起こした時の状況を質問したところ、60%は自覚症状が無く発症していた。
重症低血糖に対して不安を感じている患者は43%、家族は66%に上る。患者は「命の危険がある」「意識を失うことがある」「いつ起こるか分からない」「自分だけでは対処できない」とった具体的な不安を感じている。
糖尿病患者が重症低血糖に抱いているイメージとしては、「命に関わるおそれがある」(71%)、「家族や周りの助けが必要になる」(63%)、「重症化する前に自身で対処し、予防できる」(51%)、「自分にも起こりうる」(49%)、「インスリン使用者に起こりやすい」(48%)、「重症化する前に低血糖が無く起こることがある」(44%)という回答が多かった。
重症低血糖を経験した患者が、予防のために実施していることとしては、「症状を感じたときにブドウ糖またはブドウ糖を含む飲食物を摂取する」(70%)、「食事の量が少なくならないようにする」(52%)、「症状を感じた時に血糖値を測定する」(48%)、「食事の時間が遅くならないようする」(45%)、「症状を感じなくとも、ふだんから血糖値を測定する」(48%)という回答が多かった。
重症低血糖が起こったときの「対処の準備」として実施していることとしては、「薬局や医療機関で入手したブドウ糖(グルコース)などを携帯している」(66%)、「飴やジュースなどの一般的な飲食物を携帯している」(60%)、「すぐに家族や周りの人に連絡できるようにしている」(36%)、「緊急連絡用カードなどを携帯している」(27%)という回答が多かった。
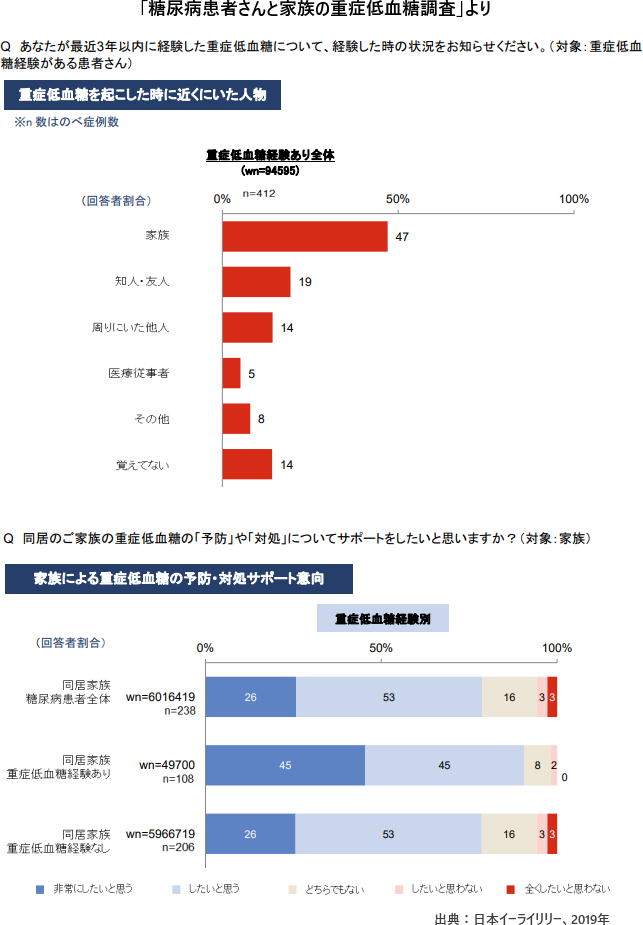
また、経験時に近くにいた人は誰か質問したところ、もっとも多い回答が「家族」で47%だった。いざというときに身近にいる家族がもっとも頼りになることがうかがえる。
「命の危険がある」「いつ起こるか分からない」
家族など身近にいる人との情報共有が必要
一方で、家族に重症低血糖について相談していない患者も74%に上り、「何を話していいか分からない」「不安にさせたくない」「家族への迷惑」などの理由で十分な情報共有ができていない現状が浮き彫りになった。
それに対し、家族の79%は重症低血糖の予防・対処をサポートしたいと考えていることも示された。
さらに、重症低血糖について医療従事者に相談・情報共有していない患者が63%に上ることも明らかになった。
アンケート調査を監修した東京大学大学院医学系研究科糖尿病・代謝内科の山内敏正教授は、「重症低血糖は、1型・2型関係なく糖尿病患者に起こる可能性があります。未然に防ぐことが可能なので、かかりつけの医師、家族や身近な人とも情報共有して相談できるよう、社会環境を整備する必要があります」と話す。
「重症低血糖が起きたときに対処できるよう、家族など身近にいるキーパーソンがサポートできるよう、情報共有することも重要です。患者さんが自分で血糖値を測るだけでなく、家族にも測定してもらえるようにするなど、対処法を知っておくことが大切です」。
神戸市立医療センター中央市民病院糖尿病内分泌内科の岩倉敏夫医長は、「低血糖を対処できていたとしても、低血糖を繰り返すことにより自覚症状が失われて重症化することがあります」と言う。
「調査では、低血糖について相談しにくいと感じている患者さんが多いことが示されました。相談しやすい環境をつくることも大切。低血糖について自分のことと捉えて、かかりつけの医師に相談し、家族とも話しましょう」。
トークセッションに参加した、自身が1型糖尿病で、認定特定非営利活動法人日本IDDMネットワークの副理事長を務める大村詠一氏は、「インスリンを注射してから食事のタイミングが遅れるなど、どんなときに低血糖が起こりやすいかを事前にシミュレーションしておくと、いざというときに対処しやすくなります。低血糖は日常的に起こりうることです。家族のバックアップも大切です」と話している。
知りたい! 糖尿病(患者さんと一般の方向け糖尿病サイト)
糖尿病治療に関連した重症低血糖の調査委員会報告(糖尿病 60巻12号、2017年)
[ Terahata ]
日本医療・健康情報研究所
医薬品/インスリンの関連記事
- インスリン治療を50年以上続けてきた人を称える「インスリン50年賞」を15名に授与
- 糖尿病治療薬がアルツハイマー病初期の進行を抑制する可能性
- 注射だけでない未来へ「飲むインスリン」研究のいま
- GLP-1受容体作動薬で痩せるには生活習慣改善が大切
- 糖尿病と肥満症への対策を世界に呼びかけ 肥満は糖尿病に影響 治療は進歩 国際糖尿病連合
- 人気のバービー人形に1型糖尿病のモデルが登場 1型糖尿病への理解と認知を世界に拡大
- 【夏はビールの飲みすぎにご注意】軽度の飲酒は糖尿病リスクを低下? ノンアルコール飲料を利用し飲酒量を減少
- 糖尿病の治療薬メトホルミンが長寿に関係 老化を遅らせ寿命を延ばす薬に期待
- 【1型糖尿病の最新情報】幹細胞から分化した膵島細胞を移植 インスリンが不要になり重症低血糖もゼロに
- 【1型糖尿病の最新情報】発症からインスリン枯渇までの期間を予測 より効果的な治療を期待 日本初の1型糖尿病研究
