糖尿病セミナー
30. 骨を丈夫に保つには
骨量減少と糖尿病の関連
骨量を減少させる病気やステロイド薬の長期服用などによって起こる骨粗しょう症を「二次性骨粗しょう症」といい、これは加齢や閉経により誰にでも起こり得る「原発性骨粗しょう症」と区別されます。糖尿病による骨量減少も二次性骨粗しょう症にあたります。二次性骨粗しょう症では、原因となっている病気を治療しないことには骨量減少が止まりません。それでは、糖尿病で骨量が減少しやすくなるメカニズムについて話を進めましょう。
インスリンは骨量維持に欠かせない
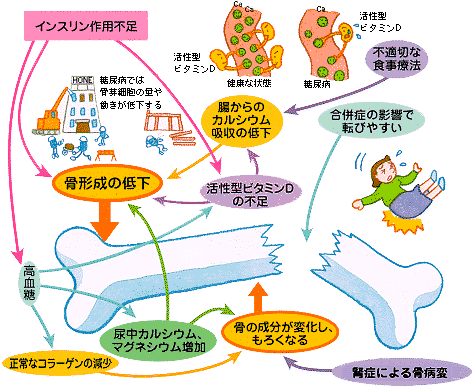
インスリンの役目は、ブドウ糖の利用を高め血糖値を下げるだけではありません。インスリンの作用が低下すると、骨代謝にさまざまな影響を与え、骨量減少が進行します(下の囲み記事参照)。インスリン作用不足の骨代謝への影響
(1) 骨芽細胞の減少
新しい骨を作り出す骨芽細胞にはインスリンを受けとる受容体があり、インスリンには骨芽細胞を増殖させる作用があります。インスリンが足りないと骨芽細胞は増えず、骨形成が低下します。実際に糖尿病の人では、検査で骨代謝マーカー(指標)であるオステオカルシンの低下が確認され、低代謝回転の骨量減少※が起きています。
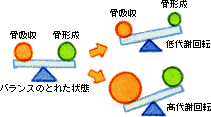
骨の形成と吸収のバランスが崩れるのには、図のようにふたつのパターンがあります。右上の図は、形成・吸収双方が低下していますが、形成低下がより高度な「低代謝回転」を示しています。加齢や糖尿病による骨量減少が該当します。これに対し右下の図は、形成はほぼ正常なのに吸収が亢進している「高代謝回転」状態で、閉経後の女性の骨量減少が該当します。
(2) 尿中カルシウムやマグネシウムが増加
インスリンの作用不足により高血糖になると、それにつれて尿が多くなります。結果的に尿とともに排泄されるカルシウムが増え、体内はカルシウム不足になります。
同じ理由でマグネシウムが不足すると、副甲状腺ホルモンの分泌が減って腎臓からカルシウムが排泄されやすくなり、また、骨代謝はさらに低代謝回転になります。
(3) 活性型ビタミンDの不足
カルシウムは単独で食べても体内に取り入れられず、腸から吸収する際には活性型ビタミンDが必要です。活性型ビタミンDは、ビタミンDを材料としてインスリンの働きにより、腎臓で作られています。インスリンの作用が不足している糖尿病の人では、活性型ビタミンDが足りずに、せっかく食べたカルシウムが腸から吸収されにくくなっています。
また、活性型ビタミンDには、骨芽細胞の働きを高める作用もありますが、高血糖状態ではその作用が低下してしまいます。
(4) 正常なコラーゲンの減少
コラーゲンは骨の中にある蛋白成分で、骨の柔軟さを保つ役目を果たしています。高血糖状態では蛋白質の糖化という現象が起きますが、それによって正常なコラーゲンが減り、骨がもろくなります。
糖尿病性腎症で骨がもろくなることも
糖尿病の合併症の腎症が進行すると、副甲状腺機能が亢進したり、活性型ビタミンDが減少することなどにより、骨の病気が引き起こされます。これは骨粗しょう症とは少し異なりますが、やはり骨が折れやすくなる病気です。1型糖尿病と2型糖尿病の相違
糖尿病の合併症の多くは1型、2型などの差よりも、血糖コントロールの善し悪しが病状を左右しますが、骨量減少に限っては、1型と2型の人で少し状況が異なります。まず、1型の人では絶対的なインスリン欠乏状態にあるため、骨芽細胞のインスリン受容体を介した骨代謝への影響がはっきりでます。また小児・若年期に発病することが多いことから、成長期にインスリン欠乏のために骨が十分に成長できずに、成人後の最大骨量が少なくなります。このため、加齢による骨量減少の影響が大きくなってきます。
これに対し2型の人では、インスリンの分泌力が患者さんによってまちまちなため、骨代謝への影響の程度が人によって差があるのです。また、大抵成人後に発病しますので、最大骨量は糖尿病でない人と変わりありません。糖尿病より加齢や閉経による影響のほうが大きい場合もありますし、なかには高インスリン血症(肥満糖尿病の人に多い)で、血糖値は高くても骨量減少がない人もいます。
糖尿病で骨折しやすくなる理由
コンテンツのトップへ戻る ▶
糖尿病3分間ラーニング 関連動画

糖尿病3分間ラーニングは、糖尿病患者さんがマスターしておきたい糖尿病の知識を、 テーマ別に約3分にまとめた新しいタイプの糖尿病学習用動画です。
- 01. 糖尿病とは「基礎編」
- 02. 食事療法のコツ(1) 基礎
- 03. 運動療法のコツ(1) 基礎
- 04. 高齢者の糖尿病
- 05. インスリン療法(2型糖尿病)
- 06. 血糖自己測定とは
- 06_1. 生活の中にどう生かす血糖自己測定 『生活エンジョイ物語』より
- 07. 肥満と糖尿病
- 08. 小児の糖尿病(1) 基礎
- 09. 薬物療法(経口薬)
- 10. 糖尿病生活Q&A
- 11. 糖尿病用語辞典(より簡潔に)
- 12. 病気になった時の対策 シックデイ・ルール
- 13. 結婚から、妊娠・出産
- 14. 糖尿病による腎臓の病気
- 15. 糖尿病による失明・網膜症
- 15_1. 眼科医からみた失明しないためのアドバイス 『生活エンジョイ物語』より
- 16. 糖尿病と脳梗塞・心筋梗塞
- 17. 足の手入れ
- 18. 糖尿病による神経障害
- 18_1. 糖尿病からの危険信号神経障害 『生活エンジョイ物語』より
- 19. 糖尿病の検査
- 20. 低血糖
- 21. 食事療法のコツ(2) 外食
- 22. 糖尿病の人の性
- 23. 口の中の健康
- 24. 動脈硬化と糖尿病 メタボリック シンドローム(代謝症候群)
- 25. 糖尿病と感染症
- 26. 食事療法のコツ(3) 腎症のある人の食事
- 27. 糖尿病と高血圧
- 28. 小児の糖尿病(2) 日常生活Q&A
- 29. 運動療法のコツ(2) 合併症のある人の運動
- 30. 骨を丈夫に保つには
- 31. 痛風・高尿酸血症と糖尿病
- 32. 糖尿病予備群
- 33. 小児2型糖尿病
- 34. 糖尿病とストレス うつとの関連、QOLの障害

 医療・健康情報グループ検索
医療・健康情報グループ検索
