糖尿病患者さんの間食指導をどうする?
1) 無意識に食べていた間食やスポーツドリンクをやめて体重減
2010.01.20
報告者:加藤則子(加藤内科クリニック・管理栄養士、CDE)
特定健診保健指導を当院では管理栄養士が受託しており、私が指導した女性を紹介します。
【症例】
57歳 女性 主婦
週3回パートで保育補助のほか、週2回テニスをしています。お子さんはもう独立し、今はご主人と2人暮らしです。
【受診のきっかけ】
健診結果から当院受診を紹介され、来院しました。
【身体所見・嗜好など】
身長152.2cm、体重は68.0kg、体格指数BMIが29.4。腹囲は99.4cm。今が過去最大体重だそうです。20歳の頃は55kgでしたが、妊娠後に太り、その後は65kgぐらいの体重が続いていました。昔から太めだったので、この体重でも自分は大丈夫、健康だと思っていました。喫煙歴はなく、お酒はたしなむ程度で普段は飲みません。
【糖尿病歴・既往】
糖尿病について、2年前の健診時には異常といわれなかったそうですが、今回は空腹時血糖値151mg/dL、HbA1cは9.0%。両親や兄弟に糖尿病の方はいないそうですが、お母様は血圧の薬を飲んでいるけど、元気ですとおっしゃいました。
いままでにかかった病気は妊娠中毒症と53〜54歳頃のめまいで大学病院を受診し、そのとき高血圧症と更年期障害と診断されました。降圧薬を処方されましたが、めまいがなくなったので通院はしなくなったそうです。
健診時の血圧は150/102mmHgであったため、健診受診医療機関ですぐ降圧薬を処方されましたが納得していませんでした。当院から血圧計の貸し出しをするので家庭血圧測定を勧めても「いいです」と始めは拒否なさいました。
【食生活】
食事量は多くない、間食はしないとおっしゃいました。たまにせんべいを食べる程度だそうです。週2回のテニスの日は10時から2時までコートにいるので、昼ごはん代わりにバナナ1本またはおにぎりで済ませることが多いそうです。
【その後の指導過程】
月1回保健指導に通院していただきました。体重・腹囲測定など他、体重記録・行動目標チェックの表を持参していただき、話をお伺いしました。そこから、夏場は水分補給のためスポーツ飲料を1リットル飲んでいたから、体重が増えていたかもしれないというお話を聞くことができました。運動するから必要だと思っていたそうです。
夕食前に休憩のため、おせんべいやクッキーを無意識に食べていたとおっしゃいました。よく運動し、仕事でも体を動かしているから、食べて当然と思っていたのです。仕事の前のお昼ご飯はたっぷり食べていても、そんなに食べているつもりはありませんでした。食事量はもともと少ないと言うのですが、朝食はハムエッグ+焼き魚といった具合です。油料理は控えているつもりですが、マカロニサラダのマヨネーズには気がつきません。
お昼に野菜料理も食べ、間食のカロリー数を具体的に示したところ、食べなくても大丈夫とおっしゃいました。その後、散歩も増えたため、4ヵ月で6kg体重が減りました。しかし順調に体重が減ってきた5ヵ月目、友人と食べ放題の一泊旅行に出かけ、あっという間に体重が2kg増えてしまいました。道中や宿で、つい食べ過ぎてしまったそうです。
この方はどうも体重が減りにくいようで、その後はなかなか体重が減りません。しかし、野菜料理が増えたので、栄養バランスが良くなりました。保健指導が終了後、降圧薬とともにメトフォルミンの内服を開始し、HbA1cは現在6.8%。
「運動をしています」、「ご飯は少ししか食べていません」という方に、体重測定記録によって、体重が増えていた原因を理解していただきました。無意識に食べていた間食を止め、多すぎたスポーツドリンクも減らして、体重が減りました。
この女性は「自分は糖尿病ではない」という気持ちが強くありました。否定せず、主に体重記録によって「夜トイレの回数が減った」などの病態の改善と「テニスコーチの居る日は歩数が多い」などの気付きを促しました。
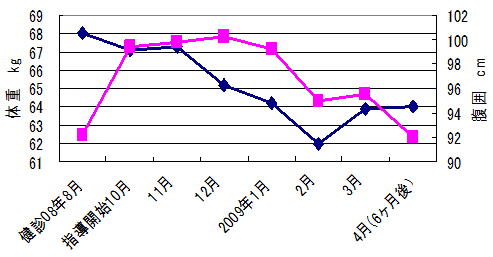
(1) 検診機関での腹囲測定が不正確であった可能性が高い。( 最初の8月、腹囲が少ない)
(2) 食べ放題のバス旅行で体重が増加。( 終盤に体重増加)
糖尿病患者さんだけでなく生活習慣病を持った方の多くは、自分は健康であり病気を持っているとは思っていません。できれば病院なんかに通いたくない、薬など飲みたくないのです。
ご本人の気持ちや環境を把握したうえで、生活習慣改善の余地があり、ご本人が実行できそうなところを一緒に探っていきます。じっくり、あせらず、笑顔で傾聴に努め、気付きを待ちました。この方の場合、間食を止めることは摂取エネルギー量を減らすポイントだったのです。
 生活習慣の改善には時間をかけたアプローチが必要だと思います。一見“元気”にはつらつと日々生活している方に、糖尿病を宣告、数値をふりかざして、あれもだめ、これもだめ、と最初から禁止令をしくだけでは、drop out されるでしょう。実際に、十分な説明がないままの高血圧の治療は中断されていまし 数年たって、今回糖尿病が明らかになりましたが、患者さんに十分な情報提供をしていくなかで、患者さん自身が徐々に自分の生活の振り返りをできるような形の質問を設けながら、医療者とのコミュニケーションを通して信頼関係が生まれたことが、生活改善につながったと思います。納得 |
もくじ
- I. 「糖尿病患者さんの間食」、どう思いますか?
- 2) 患者さん自身で考えて、間食を判断・調節できるようになってほしい
- 3) わかっちゃいるけど、やめられない!
- 4) 血糖コントロールの改善をするなら禁止がベスト?
- 5) 行事やお付き合い・・"社会的なおつきあいのお菓子"はどう扱う?

 医療・健康情報グループ検索
医療・健康情報グループ検索