糖尿病セミナー
31. 痛風・高尿酸血症と糖尿病
他の生活習慣病もチェックし動脈硬化を予 防
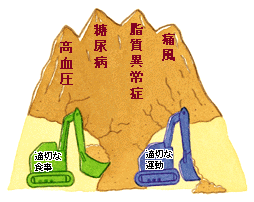 痛風の患者さんは、さまざまな生活習慣病(高血圧、脂質異常症、耐糖
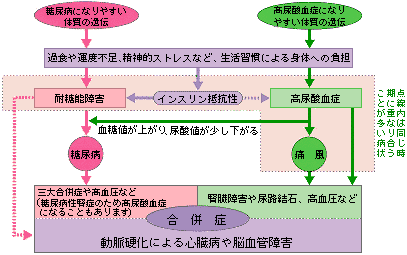
痛風の患者さんは、さまざまな生活習慣病(高血圧、脂質異常症、耐糖近年、こういった生活習慣病の発病には、インスリンが作用しにくくなる「インスリン抵抗性」が関係していることがわかってきて、高尿酸血症の発病にもインスリン抵抗性が関わっている可
遺伝的要素は現在のところ治療手段はありません。しかし、生活習慣は患者さん次第で改善できることです。尿酸値が高いといわれた人は、痛風や腎臓障害、尿路結石に気をつけるとともに、動脈硬化の
痛風とは、高尿酸血症とは
▼尿酸とは
尿酸は専門的には「プリン代謝の最終産物」と説明されます。プリン体は、細胞ひとつひとつの中の核酸、DNAやRNAの構成成分として存在しています。体内では常に細胞の新陳代謝が繰り返されていますが、そのサイクルの中で、細胞が死滅するときには核酸も分解されます。そのあと核酸を
プリン体はまた、ATP(アデノシン三リン酸)という、高いエネルギーをもつ物質の中にも存在しています。ATP は身体活動のあらゆる場面で消費されますが、そのあと通常は再び元の状態に戻ります。しかし、無酸素運動をしたときなどは元に戻らずに尿酸になります。
▼高尿酸血症とは
尿酸値は平均で、男性 5.5mg/dL、女性 4.5mg/dLぐらいです。尿酸が血液に溶ける限度は 7.0mg/dLまでで、それ以上の濃度では、溶けきらない尿酸が結晶として、からだのいたるところに蓄積されます。このように尿酸の濃度が高い状態を、高尿酸血症と呼びます。結晶ができやすいのは腎臓や耳たぶ、手足の関節です。

▼尿酸値が高くなる理由
尿酸値が上がる直接的な理由は、(1) 尿酸が多く作られすぎている、(2) 尿酸を排泄する力が低下している、のふたつです。
(1) の原因としては、前に解説したプリン代謝の障害や、食物として体内に摂り入れるプリン体の量が多いといったことが該当し、(2) の原因としては尿酸を排泄する腎臓の機
高尿酸血症は圧倒的に男性が多いという(痛風では95〜99パーセント)、きわだった特徴があります。年齢別でみると、かつては50代が多かったのですが、最近では発病年齢のピークは30代と、若年化が進んでいます。
なお、頻度としては少ないのですが、生活習慣とは全く関係なく、遺伝的なことだけで尿酸値が高くなる人もいます。また、高血圧治療薬の一種の降圧利尿薬などの服用によって尿酸値が高くなることもあります。
▼痛風とは
高尿酸血症を放置すると、尿酸の結晶が少しずつ大きくなります。尿酸は本来からだの中ではすべて溶けていて、結晶としては存在しないものですから、それに対して白血球が貪食(細菌や異物を取り囲んで食い殺そうとする活動)を試みます。貪食された尿酸結晶は、白血球を破壊する作用があります。そのため、その箇所に炎症反応が起こり、赤く腫れて激しい痛みが自覚されます。これが痛風発作です。
足の親指の関節に起きることが多く(最初の発作では7割)、2か所以上の関節が痛むことはあまりありません。発作が起こりやすいのは、尿酸値が急激に変動したときや生活環境に変化が生じたときです。
発作時には、鎮痛薬やコルヒチン(白血球の動きを抑える薬)などで症状を和らげます。また、患部を冷やすと多少痛みが抑えられます。注意したいことは、発作が治まっても、それは尿酸結晶と白血球のぶつかり合いによる炎症が鎮まっただけで、尿酸値が下がったことを意味するのではないということです。痛風発作が起きる起きないにかかわらず、合併症
▼高尿酸血症の主な合併症
腎臓障害 尿酸の結晶が腎臓内に溜まり、腎臓の機
尿路結石 尿酸はアルカリ性で溶けやすく、酸性では溶けにくい物質です。尿酸値が高い人は尿の酸性度が強い(ph が低い)ことが多く、このため血液中のみならず、尿の中でも尿酸が結晶化しやすいのです。腎臓内や尿管・膀胱・尿道などで、尿中の尿酸結晶を核にほかの物質が集まって尿路結石が形成されます。痛風の人に尿路結石ができる率は、痛風でない人の数百倍にのぼります。
動脈硬化 高尿酸血症の人は、高血圧や脂質異常症、糖尿病・耐糖
高尿酸血症の人は、高血圧や脂質異常症、糖尿病・耐糖
▼治療は3ステップで
痛風・高尿酸血症の治療は、三つに分けて考えます。
まず第一に、痛風発作の痛みをとること。第二に高尿酸血症を治療し痛風発作を防ぎ、同時に尿路結石や腎臓障害などの合併症を防ぐこと。第三は高尿酸血症の人が併発しやすい高血圧や脂質異常症、糖尿病・耐糖
コンテンツのトップへ戻る ▶
糖尿病3分間ラーニング 関連動画

糖尿病3分間ラーニングは、糖尿病患者さんがマスターしておきたい糖尿病の知識を、 テーマ別に約3分にまとめた新しいタイプの糖尿病学習用動画です。
- 01. 糖尿病とは「基礎編」
- 02. 食事療法のコツ(1) 基礎
- 03. 運動療法のコツ(1) 基礎
- 04. 高齢者の糖尿病
- 05. インスリン療法(2型糖尿病)
- 06. 血糖自己測定とは
- 06_1. 生活の中にどう生かす血糖自己測定 『生活エンジョイ物語』より
- 07. 肥満と糖尿病
- 08. 小児の糖尿病(1) 基礎
- 09. 薬物療法(経口薬)
- 10. 糖尿病生活Q&A
- 11. 糖尿病用語辞典(より簡潔に)
- 12. 病気になった時の対策 シックデイ・ルール
- 13. 結婚から、妊娠・出産
- 14. 糖尿病による腎臓の病気
- 15. 糖尿病による失明・網膜症
- 15_1. 眼科医からみた失明しないためのアドバイス 『生活エンジョイ物語』より
- 16. 糖尿病と脳梗塞・心筋梗塞
- 17. 足の手入れ
- 18. 糖尿病による神経障害
- 18_1. 糖尿病からの危険信号神経障害 『生活エンジョイ物語』より
- 19. 糖尿病の検査
- 20. 低血糖
- 21. 食事療法のコツ(2) 外食
- 22. 糖尿病の人の性
- 23. 口の中の健康
- 24. 動脈硬化と糖尿病 メタボリック シンドローム(代謝症候群)
- 25. 糖尿病と感染症
- 26. 食事療法のコツ(3) 腎症のある人の食事
- 27. 糖尿病と高血圧
- 28. 小児の糖尿病(2) 日常生活Q&A
- 29. 運動療法のコツ(2) 合併症のある人の運動
- 30. 骨を丈夫に保つには
- 31. 痛風・高尿酸血症と糖尿病
- 32. 糖尿病予備群
- 33. 小児2型糖尿病
- 34. 糖尿病とストレス うつとの関連、QOLの障害


