糖尿病セミナー
24. 動脈硬化と糖尿病 メタボリック シンドローム(内臓脂肪症候群)
2017年9月 改訂
肥満のふたつのタイプ
体内の脂肪は、身体活動のためのエネルギーを蓄える大切な役割があります。しかし、脂肪が多すぎる状態=肥満は、からだにさまざまな悪影響を及ぼします。肥満は、脂肪がからだのどの部分に蓄積しているかで、大きく2タイプに分けられます。ひとつは皮下脂肪型肥満といわれ、全身の皮下に脂肪が過剰に蓄積している状態です。もうひとつは内臓脂肪型肥満といい、腹腔内の内臓のまわりにより多くの脂肪が溜まっている状態です。
糖尿病などの生活習慣病に深く関係しているのは、内臓脂肪型肥満です。このタイプの肥満は、外見上はあまり太っているようには見えないことも多く、より注意が必要です。
それでは次の項目から、内臓脂肪と糖尿病、高血圧、脂質異常症、そして動脈硬化の関係をみていきましょう。
互いに絡み合う、動脈硬化の危険因子
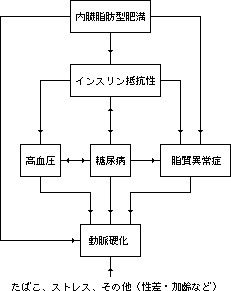
内臓脂肪型肥満
内臓脂肪が多すぎると...
内臓脂肪が多すぎると、そこから遊離脂肪酸(体内の脂肪の一種)が放出されて、血液中の脂肪分が高くなる脂質異常症が起きたり、インスリンに対するからだの反応が低下する「インスリン抵抗性」が起きます。また、内臓脂肪の蓄積は、それ自体が細胞レベルの活動に異常をもたらし、動脈硬化を引き起こすことも、最近の研究でわかってきました(囲み記事参照)。
内臓脂肪の蓄積を確かめるには
肥満のタイプのわかりやすい見分け方として、上半身肥満、下半身肥満という分け方があります。上半身肥満はおなかまわりの脂肪が目立つ体型、下半身肥満はお尻や足に脂肪がつく体型で、前者は男性、後者は女性に多い太り方です。また、外見から、上半身肥満はリンゴ型肥満、下半身肥満は洋ナシ型肥満とも呼ばれます。内臓脂肪型肥満は、リンゴ型、つまり男性に多い上半身肥満とほぼ一致します。上半身肥満の程度は、ウエストサイズが目安になり、男性では85cm以上、女性では90cm以上の場合、からだへの悪い影響が心配されます。
内臓脂肪の蓄積を正確に把握するには、腹部のCT検査(コンピューター画像診断)が行われます。
インスリン抵抗性
インスリンは、ブドウ糖をエネルギーに変え、血糖値を下げる唯一のホルモンです。内臓脂肪の蓄積でインスリン抵抗性が起きると、血糖値は上昇し、糖尿病が発症します。また、インスリン抵抗性は、イスリンが多量に分泌される「高インスリン血症」を招きます。これは、低下したインスリンの作用を「量」で補おうとする、膵臓の働きによるものです。
しかし、インスリンの量が多過ぎると、腎臓でナトリウム(塩分)が排泄されにくくなる、肝臓で脂肪が過剰に作られる、血管の壁を構成している細胞が増殖し血管内径が狭くなる、などの現象が起きてきます。これらはそれぞれ、高血圧、脂質異常症、動脈硬化につながります。さらに高インスリン血症は、ますますインスリン抵抗性を強めて糖尿病を進行させます。
インスリン抵抗性が起きているかどうかは、血中インスリン濃度などの検査で確かめられます。
脂質異常症
脂質異常症と動脈硬化
脂肪は水に溶けませんので、血液の中ではタンパク質の中に包み込まれて「リポタンパク」というものになり、全身に運ばれていきます。過食や運動不足、その他の理由で、LDLの増加やHDLの低下など、リポタンパクの量や質に異常が起きた状態が脂質異常症で、動脈硬化のとくに重要な危険因子です。LDLコレステロール:細胞膜の形成 などに利用される反面、血管壁に入り込んで動脈硬化を引き起こします。
HDLコレステロール:血管壁に染み込んだコレステロールを抜き取り肝臓へと持ち帰ります。
内臓脂肪蓄積と脂質異常症
内臓脂肪が蓄積すると、そこから放出される遊離脂肪酸が多量に肝臓に入っていき、中性脂肪やコレステロールの合成を高めることが知られています。糖尿病がある場合のコントロールの目安は、中性脂肪が150mg/dL未満、LDLコレステロールが120mg/dL未満、善玉のHDLコレステロールが40mg/dL以上、nonHDLコレステロール(総コレステロールからHDLコレステロールを引いた値)が150mg/dL未満です。アディポサイトカインと糖尿病・動脈硬化
最近、内臓脂肪蓄積が糖尿病や動脈硬化を発症させる新しいメカニズムとして、脂肪細胞から分泌されるアディポサイトカイン(ホルモンやサイトカイン)の役割がわかってきました。例えば、内臓脂肪が蓄積すると脂肪細胞から腫瘍壊死因子α (TNF-α) が大量に分泌されインスリンの働きを障害して糖尿病の発症につながることや、血栓を起こすPAI-1という物質を多く分泌して心筋梗塞などの要因になることがわかりました。
また脂肪細胞からは、アディポネクチンという糖尿病や動脈硬化を防ぐアディポサイトカインが分泌されていて、内臓脂肪が蓄積するとその分泌が低下して、糖尿病、動脈硬化の原因となり、メタボリックシンドロームをもたらすことが示されています。
高血圧
高血圧と動脈硬化
血圧は、心臓から送り出された血液が動脈を流れる際に、血管の内側の壁にかかる圧力のことです。血管の内径が狭くなったり、血液の量が増えると、血圧が上昇します。高血圧状態では当然、血管の負担が大きくなり、動脈硬化を引き起こします。血圧は、心臓から血液が送り出されたときの値(収縮期血圧または最高血圧)と、心臓が拡張したときの値(拡張期血圧または最低血圧)で表されます。糖尿病がある場合のコントロールの目安は、最高血圧が130mmHg未満、最低血圧が80mmHg未満です。
糖尿病と高血圧
糖尿病の人は、インスリン抵抗性などが原因で高血圧になりやすく、発症率は、糖尿病でない人に比べて約2倍といわれてます。そして、高血圧は三大合併症のうちの腎症や網膜症にも悪影響を及ぼします。また、腎症が発症すると、腎臓内の血流量を保つために血圧が上がる「腎性高血圧」が起き、ここでも悪い循環が始まります。
糖尿病
糖尿病は、高血圧や脂質異常症との相互関係の中で動脈硬化を進行させるとともに、血糖値が高いこと自体、タンパク質の糖化やHDLの減少などを起こし、血管の壁を傷つけ、動脈硬化を進行させます。
コンテンツのトップへ戻る ▶
糖尿病3分間ラーニング 関連動画

糖尿病3分間ラーニングは、糖尿病患者さんがマスターしておきたい糖尿病の知識を、 テーマ別に約3分にまとめた新しいタイプの糖尿病学習用動画です。
- 01. 糖尿病とは「基礎編」
- 02. 食事療法のコツ(1) 基礎
- 03. 運動療法のコツ(1) 基礎
- 04. 高齢者の糖尿病
- 05. インスリン療法(2型糖尿病)
- 06. 血糖自己測定とは
- 06_1. 生活の中にどう生かす血糖自己測定 『生活エンジョイ物語』より
- 07. 肥満と糖尿病
- 08. 小児の糖尿病(1) 基礎
- 09. 薬物療法(経口薬)
- 10. 糖尿病生活Q&A
- 11. 糖尿病用語辞典(より簡潔に)
- 12. 病気になった時の対策 シックデイ・ルール
- 13. 結婚から、妊娠・出産
- 14. 糖尿病による腎臓の病気
- 15. 糖尿病による失明・網膜症
- 15_1. 眼科医からみた失明しないためのアドバイス 『生活エンジョイ物語』より
- 16. 糖尿病と脳梗塞・心筋梗塞
- 17. 足の手入れ
- 18. 糖尿病による神経障害
- 18_1. 糖尿病からの危険信号神経障害 『生活エンジョイ物語』より
- 19. 糖尿病の検査
- 20. 低血糖
- 21. 食事療法のコツ(2) 外食
- 22. 糖尿病の人の性
- 23. 口の中の健康
- 24. 動脈硬化と糖尿病 メタボリック シンドローム(代謝症候群)
- 25. 糖尿病と感染症
- 26. 食事療法のコツ(3) 腎症のある人の食事
- 27. 糖尿病と高血圧
- 28. 小児の糖尿病(2) 日常生活Q&A
- 29. 運動療法のコツ(2) 合併症のある人の運動
- 30. 骨を丈夫に保つには
- 31. 痛風・高尿酸血症と糖尿病
- 32. 糖尿病予備群
- 33. 小児2型糖尿病
- 34. 糖尿病とストレス うつとの関連、QOLの障害


