私の糖尿病50年-糖尿病医療の歩み
24.腎症と肝性糖尿病
1. 腎糸球体硬化症
1960年代は腎透析療法もなく、糖尿病性腎症になって血圧が上昇し、全身の浮腫が起こると対症療法で見守るほかはなかった。有効な降圧剤も利尿剤もなかった時代である。したがって腎症はもっとも恐ろしく重要な問題であった。教室では1960年前後から腎生検を行って腎症を正確に診断していたが、超音波診断器もなかったので当時は腎盂造影写真をもとに腎の位置をきめ針生検を行うことは大変なことであった。久保田奉幸博士と山内祐一博士(後に教授)が担当して検査し所見を示された。1965年の第8回日本糖尿病学会(会長 葛谷信貞)ではシンポジウムに腎症がとりあげられ会長よりは病理の諏訪紀夫教授と筆者が指名されたが、山形敬一教授とで担当することになった。両教授は「糖尿病性腎症の臨床所見と病理所見の対比」という題で発表された。臨床所見と病理所見とがどの程度一致するかということを検討したものであった。この問題については米国のGellmanら(1959)の報告があったが、我々の成績は症例も多くより詳細なものであった。
|
表1 糖尿病性腎糸球体硬化症病変別臨床像
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
表2 臨床所見を指標とした場合の糖尿病性腎糸球体硬化症病理
所見の診断適中率(%)
| ||||||||||||||||||||||||||||||
|
図1 腎生検所見と蛋白尿、高血圧、網膜症、浮腫の頻度(%)
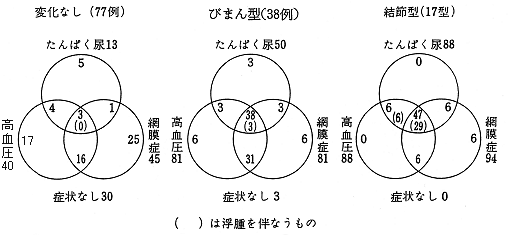
|
この研究を通して、糸球体に結節型病変があっても尿蛋白が陰性のこともあり、逆に尿蛋白陽性でも全く変化のないこともあった。つまり、正確な診断は組織所見でなければわからないことがわかった(表1,2、図1)。また山内博士は電顕で糸球体毛細血管基底膜の計測も行っておられたが、20歳代のprediabetesでも肥厚例があることなどもわかった。 現在微量のアルブミン測定が繁用されているが、われわれの研究のようなその形態学的裏付けが必要なのではなかろうか。
2. 肝疾患にみられる糖尿病状態
第11回日本糖尿病学会(会長 上田英雄)ではシンポジウムに糖尿病と肝臓がとりあげられ筆者らも参加することになった。肝臓グループの応援を得て数多くの症例について検討することができた。もっとも関心のある問題は肝疾患による高血糖と特発性糖尿病とを分けることができるか、二次性なのか否か、ということであった。50gGTT時の血漿インスリン値は図2のように健常と糖尿病の中間であった。またトルブタミド1g静注試験は図3のようであり、グルカゴン0.01mg/kg筋注時の血糖の変化は図4のようであった。
|
図2 50gGTT時の血漿インスリン反応 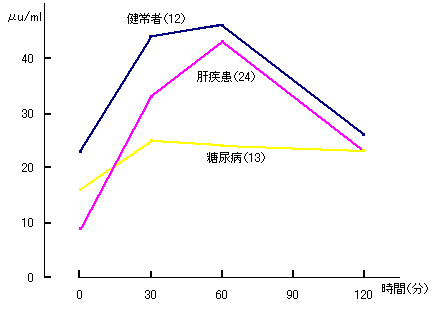
疾患別、括弧内は例数
|
|
図3 トルブタミド1g静注試験時血糖の変化 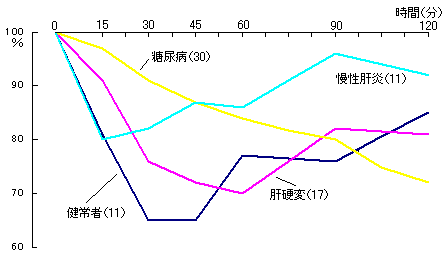
疾患別、括弧内は例数
|
|
図4 グルカゴン0.01mg/kg筋注時の血糖の変化 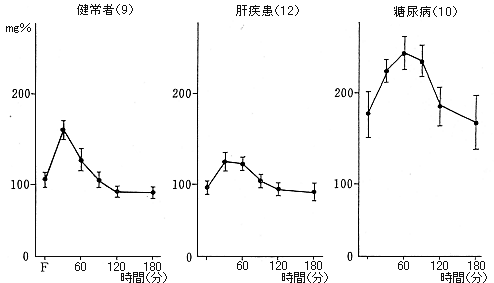
|
もっとも興味ある問題は膵島の病変で肝硬変では膵島β細胞に脱顆粒がみられ、または葉や間質にも線維増生や萎縮などが認められた。膵島にも病変がみられ特発性と明確に区別するのは困難な例も少なくなかった。当時は超音波診断装置もなかったので脂肪肝の診断も針生検で行っていたので簡単に診断はできなかったが、脂肪肝例では食事を制限した方がよいことがわかりはじめた頃であった。いずれにしても、当時筆者は肝疾患に伴う高血糖状態は二次的なものと考えていた。
あれから40年経った現在、肝と糖尿病には新たな問題が注目されている。臨床的にももっと注目されてよいのではないだろうか。 (2004年12月03日更新)
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2026 soshinsha. 掲載記事・図表の無断転用を禁じます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索