私の糖尿病50年-糖尿病医療の歩み
46.自律神経障害 (3)
2. 腸管運動
胃から小腸への食物の排出については前回に述べたが、次に食物が腸に送られてからはどうであろうか。小腸の食物の通過時間を私たちはラクツロース法で測定した。ラクツロースは乳糖と類似しているが、人工2糖類で腸管にある乳糖分解酵素では分解されない。そのまま大腸に送られ、大腸にいる腸内細菌によって分解されて水素ガス(H2)を発生する。H2は腸から吸収されて肺から呼出される。そこで、ラクツロースを飲ませて、10分毎に呼気をとり水素濃度を測定する。そうすると図1のように90分目に急に上昇する。図2では170分目に上昇している。その時点が小腸通過時間とみなされる(正確には胃から排出されてからの時間であるが、このような便法で測定している)。
この方法でみると表1でみるように健常者では80分であるのに対し糖尿病の人では神経伝導速度(MCV)が50m/秒以上と比較的速い人でも94分と遅く、MCVが50m/秒以下と遅い人達では129分と著明に遅れている。
|
図1 呼気中の水素ガス濃度 (急上昇した時点がラクツロース到達時間) 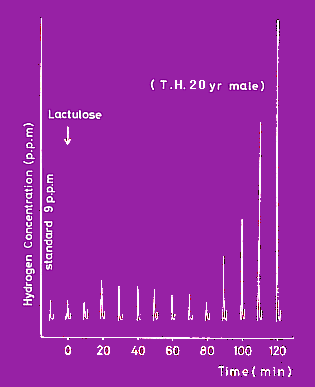
|
図2 呼気中水素ガス濃度、170分目に急上昇している 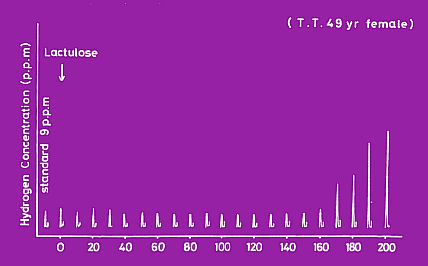
|
表1 小腸および全消化管通過時間
|
高度の下痢症例の方が入院されたが、この方では食後30分もしないうちに排便があるという速さであった。
3. 腸内細菌叢
次に、光岡知足博士が大腸菌の研究に大きな進歩をもたらしたので鈴木邦彦博士は光岡博士の指導を得て糖尿病の人達の細菌叢を検討した。細菌の総数は通常者42名の平均は糞便g当り数のlogは11.2±0.2で、神経障害のない糖尿病の人4名の平均は11.0±0.1と健常者と変わらなかったが、自律神経障害のある3人の方の平均は10.7±0.4で明らかに減少していた。特に嫌気性のVeillonella菌は健常者7.4±1.2、自律神経障害のない人達8.4±1.3に対し自律神経のある3例では、4.5±1.6と著明に減少していた。ビフィズス菌もそれぞれ10.0±0.8、8.8±1.6、9.6±0.6と糖尿病で減少していた。好気性菌では連鎖球菌が増加し、酵母菌も増しているのがみられた。
糖尿病歴16年の52歳男性で1日数回の下痢のある方では、上部小腸菌叢も大幅に変わり、抗生剤で一時的に軽減する状態であったのでビフィズス菌と乳酸菌をヤクルト中央研究所より提供を受け毎日6gと3gを投与し2週間後に再検査した。健常者では上部空腸には好気性菌が多く嫌気性菌はほとんどないのに自律神経障害のある糖尿病ではそれが多くなる。下痢は改善したが腸内細菌叢との関係は明らかでなかった。自律神経障害のある場合には腸内細菌叢が異常となり、それは難治性となることが分かった。
4. 便通
糖尿病になると食事が節制されるので一般には便秘することが割合に多い。通院中の糖尿病の方々の便秘の状態をお聞きした集計は表2のように、正常の人が最も多く74%を占め、ついでに便秘が23%となっている。性別にみると便秘は男性では16.6%で女性では28.7%と多い。ここには下剤を使用しておられる方を区別しないで集計したが、日常の印象では下剤服用者がかなり多い。また、便秘と思っていたら腸癌ということもあるので、年に1、2度は便の潜血反応を検査してもらう方がよいと思われる。
表2 糖尿病の人達の便通
|
5. 胆嚢収縮機能
糖尿病状態が悪化しコントロール不良状態が続くと胃の収縮機能が減弱しときには胃麻痺となる。これと類似のことが胆嚢造影X線像でもみられるといわれ無力性胆嚢と呼称された(Gitelson 1963)。造影剤使用によ胆嚢造影には危険を伴うこともあることから、我々は超音波診断装置を用いて胆嚢の最大面積を測定した。早朝空腹状態では最も大きくなっているので、その面積を測定した。その成績は表3に示されているが、心拍変動試験に異常のない糖尿病の人達では健常者と同じで、異常のある方ではわずかに小さいのがみられた。
また正中神経伝導速度が50m/秒以下の例では胆嚢の面積が小さく45m/秒以下の低下例では最も小さくなっていた。すなわち、神経機能が障害されているものほど胆嚢が小さいという結果であり、無力性胆嚢ということにならないことが分かった。
次に朝食後2時間毎に面積を測定して最も胆嚢が強く収縮する時間、すなわち日内変動を観察した。その結果、胆嚢が最小となるのは午後3時と分かった。このことから、早朝、食事前に胆嚢面積を測定し、朝食、昼食をとり、午後3時に測定して朝食前と比べて何%になっているかを観察した。その成績は表3の右側に示されている。健常者では前値の22.6%まで縮小していたが、心拍変動試験が正常で自律神経障害のない方では35.3%、そして自律神経障害のある方では50.3%と収縮状態が低下していることが分かった。これらを総合すると糖尿病では胆嚢が小さく、そして食事により収縮も軽度であるといえる。このことから、胆嚢内の胆汁の排出も不十分で、したがって胆石が形成されやすいことが推測される。
次に卵黄負荷などを行って比較してみたが、特に目立つ特徴は認められなかった。
|
表3 胆嚢の空腹状態の大きさと食後の収縮能 (超音波診断装置による最大面積の測定)
|
6. 胆石
超音波診断装置の導入以来、胆石の診断は日常的となった。我々が糖尿病の人達に行った結果は表4のようになり、男性では11.4%、女性では20.2%とやはり女性に多い。治療法別では表5のように経口剤使用例に多い。
表4 超音波診断法による糖尿病患者の胆石の頻度
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
表5 糖尿病患者の治療法別にみた胆石の頻度
| |||||||||||||||||||||||||||||||||||||||||
表6 胆石手術例の既知糖尿病例および入院時にはじめて糖尿病と診断された症例の年齢・性別頻度
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
図3 胆石手術症例の血清総コレステロール値の頻度分布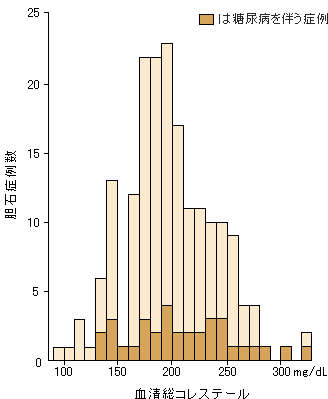
|
※ヘモグロビンA1c(HbA1c)等の表記は記事の公開時期の値を表示しています。
Copyright ©1996-2026 soshinsha. 掲載記事・図表の無断転用を禁じます。
治療や療養についてかかりつけの医師や医療スタッフにご相談ください。

 医療・健康情報グループ検索
医療・健康情報グループ検索