32.血糖不安定指数
1. 血糖日内リズムの予測できない変動
1970年頃は、糖尿病の人が入院するとその治療効果を評価するために毎日尿糖排泄量を定量し、週に1度位は毎食前後と就寝時の7回血糖測定を行っていた。家では多食している人が多かったので入院して食事が制限されると尿糖排泄量が日に日に減少し、患者さんも喜んだ。病院食以外に食べるとすぐに尿糖量が多くなるのでわかるわけである。血糖の日内変動曲線はだいたい予想通りのことが多いのであるが、
予測を越えて変動する次のような例に遭遇した。
症例 18歳男性
14歳のとき糖尿病と診断され、それ以来インスリン治療を続けていたがコントロール不良のため弘前大学病院に紹介されて6月末入院。身長153cm、体重47kg。入院後、血糖日内変動曲線をみてインスリンの注射量、注射時間などを変えてみたが、長期間にわたって安定したコントロールが得られなかった。入院後の空腹時血糖値の経過は
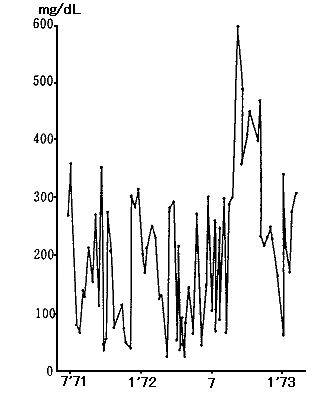
図1のように100〜150mg/dLのことは少なく300〜500mg/dLの高血糖のときもあれば低血糖発作を起こすという予測のできない経過であっ
た。
図1 症例の空腹時血糖値
|
|
|
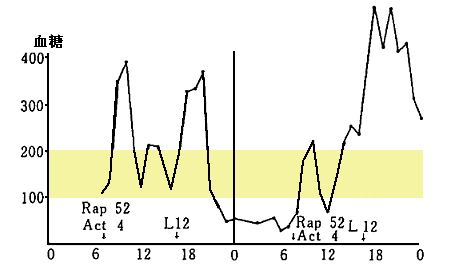
2日間連続して血糖の変動を調べたら
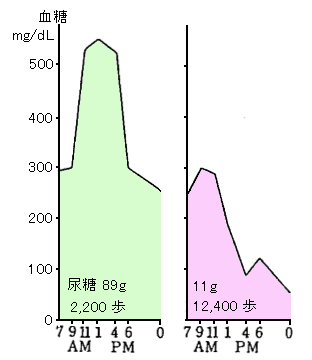
図2のように食事量、インスリン注射量が同一なのに全く違ったパターンになった。9月に低血糖を起こすようになったので食事を1日3食から6食の分食にし、炭水化物40gの食事を朝、10時、昼、15時、夕、21時にとらせたらコントロールはやや安定した。また食事、インスリン量は同一でも1日2,200歩と12,400歩を歩いたときの日内変動は
図3のように変わった。
図2 症例の2日間連続血糖値
|
|
|
図3 症例の運動量の多寡と日内変動曲線
|
|
|
|
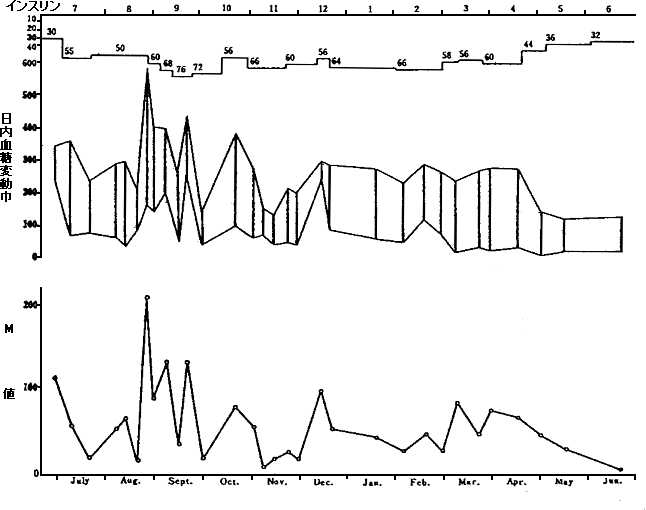
11月になり運動量が減少するとコントロールが不良となった。この症例は精神的要素、運動などによって血糖が過敏に動揺することが考えられた。このほかに消化管とくに胃の排出機能の不安定性がインスリン効果発現時間とにギャップを生じたことも考えられる。現在ならば人工膵によりその判定は容易である。本症例には網膜症はなく、尿蛋白(−)であった。血糖日内変動幅とM値(前回No.31参照)の推移を
図4に示した。
図4 症例のインスリン注射量、血糖日内変動幅、
M値の12カ月間(71年7月より72年6月まで)
|
|
|
2. 不安定糖尿病
この症例のように治療状態が一定しているのに血糖が激しく変動するものは不安定糖尿病と呼ばれている。これはシカゴのR. T. Woodyatt(1878-1953)が1934年にCecilの内科書p.628にbrittle diabetesと記したのがはじまりで、「適正な治療をしているにもかかわらず血糖値が広く変動する人」というものであった。糖尿病の人を入院治療しているわが国では、このような症例に気づかれていたが、外来で2、3カ月毎に診療していた欧米では血糖自己測定が行われる以前は、低血糖やケトアシドーシスで担ぎ込まれなければ血糖値の不安定さには気づかれなかったろうと思われる。このようなことから英国のTattersal(1977)は「繰り返す低血糖や高血糖発作で生活が恒常的分断される人」を不安定糖尿病としている。
では不安定性を決定する基準はどうであろうか。Alivisatos & McCullagh(1956)は7時、11時、16時の1日3回食前に測定した血糖値の分布が(1)120〜150mg/dLの望ましい範囲にあるものの割合が少なく、150mg/dL以上の高血糖と120mg/dL以下のものが多く、したがって血糖値をプロットするとV型になる、(2)日内の血糖差が100mg/dL以上のことが15%以上ある、(3)60mg/dL以下の低血糖が全体の5%以上みられる、(4)ケトン尿がしばしば陽性になる、という4項目を挙げ3つ以上該当するものを不安定糖尿病とすることを提案した。
筆者らは各時間毎の血糖値の分布をプロットしてみた。
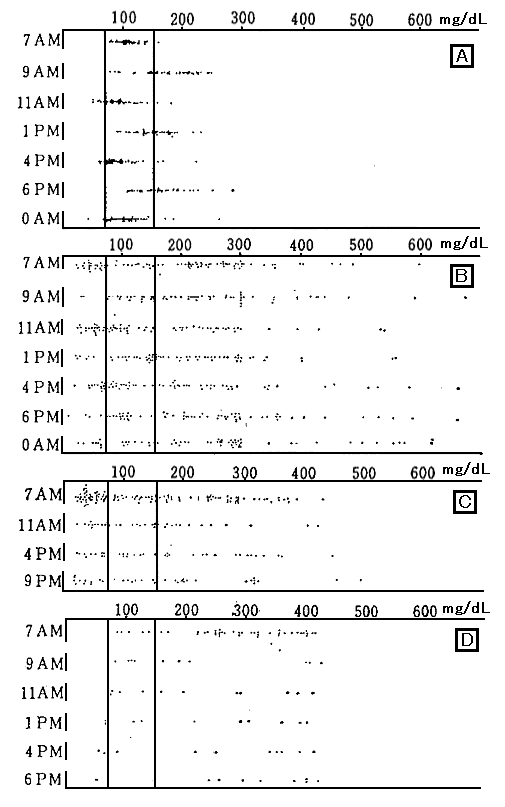
図5ではその代表的な例を挙げた。Aは皮膚科疾患のため長期間入院しておられた方で血糖値は狭い範囲に分布している。Bは上述の18歳男性例でどの時間帯も広い範囲に分布している。Cは29歳で診断され不十分な治療を続け40歳より筆者らに受療、各種の合併症が出現し48歳で脳出血で死亡した例。Dは26歳男性のコントロール不良例で高血糖のことは多いが低血糖のことは少なくインスリン投与量が不十分な症例で不安定糖尿病とはいいにくい例であ
る。
図5 4症例の各時刻の血糖値の分布
|
|
|
3. 血糖不安定指数
そこで筆者らは空腹時血糖値の平均値と標準偏差(M±SD)を求めてみた。
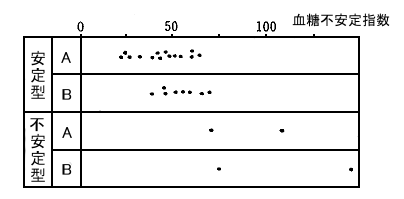
図5のAは109±18mg/dL、B 192±124mg/dL、C 151±113mg/dL、D 200±90mg/dLになった。1日の日内変動の血糖値のM±SDは、A 128±45、B 211±136、C 155±113、D 197±88となった。1日の日内変動の血糖値のSDは血糖値の安定幅を示すことになるので、これを不安定指数と呼ぶことにした。この指数をAlivisatosらの基準により安定型、不安定型に分けてみると
図6のようになり、安定型は指数が70以下であり、不安定型では70以上であった。このことから日内変動のSDが70以上のものは不安定型ということができる。
図6 Alivisatosらの基準別にみた血糖不安定指数の分布
|
|
|
(2005年08月03日更新)

 医療・健康情報グループ検索
医療・健康情報グループ検索




