30.低血糖をよく知っておこう
1. SU剤による低血糖死
わが国では1956年にカルブタミドが市販され翌年トルブタミド(ラスチノン)、そして1959年にはより強力で作用時間の長いクロロプロパミド(ダイアビニーズ)が市販された。前にも述べたように当時血糖測定ができたのは大学病院や都市のセンター病院だけであった。糖負荷試験で糖尿病と診断されて治療される場合でも、次のような不幸なことが起こった。23歳男性大学生、高校2年のときから軽い糖尿病と言われたのを思い出し卒業まで治しておこうと1972年4月5日近医を訪れ、そこで糖尿病と診断されてSU剤を服用、友人に頭痛、めまい、吐き気、冷や汗などを訴え薬を飲み始めてからかえって身体の状況が悪いと手帳に記していた。4月12日未明に意識不明、広島の病院などを転々し、完全な植物人間となったという(二宮陸雄: 糖尿病と薬害、日経新聞社 1975年より)。当時は血糖測定が容易でなく、また糖尿病に関する医学校での教育が不十分だったため尿糖だけで診断する医師もいたわけである。したがって次のようなことも起こった。家族性腎性糖尿なのにSU剤を服用させられ、手足がしびれ早朝に暴れる、1週間後に意識混濁し入院しブドウ糖注射で意識回復。6年前に母親も糖尿病と診断されて治療を受けたがまもなく死亡、兄も糖尿病と診断されその1週間後に死亡(二宮: 糖尿病と薬害 83頁)。このような恐ろしいことが起こったいたのである。二宮博士は1974年12月25日朝日新聞の論壇に警告を発しさらに1975年に文献に報告された症例を収集し、低血糖症例202例、死亡22例、後遺症133例と報告している。これらはほんの一部で死亡例は50例以上になるのではないかと同氏は推測している。幸いなことに筆者の周辺ではSU剤による低血糖事故はなかった。
2. 当時の実態を調査
1975年5月第18回日本糖尿病学会年次集会が京都(会長 桂英輔教授)で開かれワークショップにSU剤療法が開かれ筆者が司会を指名された。そこで筆者は当時のSU剤療法に関する会員の考えを知るためにアンケート調査を企画し全会員に次のような往復葉書を送った。
「・・・・・・この機会に最近の問題となっている血糖降下剤による重症低血糖の実態とSU剤使用についての会員の皆様の忌憚のない御見解をまとめ当日の資料の1つにしたいと考えております。御協力の程お願い致します。」
アンケートを3月5日に発送し集計して学会の当日報告した。その結果は
表1のように1972-74年の3年間に重症低血糖を経験した会員は回答数994名中282名、1972年以前の経験者は329名であった。SU剤の必要性については治療法の1つとして必要 35.6%、代わるべきものができるまで必要 53.4%であった。
表1 SU剤療法に関する調査
(1975年3月5日発送、5月16日集計発表)
A. SU剤にする重症低血糖例
- 1972年より74年までの3年間の経験例
1) なし 664(67.8%)
2) あり 316(32.2%)
- 3年間に診療した糖尿病患者の概数: 約 例
- 1972年以前の経験数
1) なし 553(61.0%)
2) あり 354(39.0%)
B. SU剤の必要性について
- 糖尿病治療法の1つとして必要 340(35.6%)
- SU剤は不要、食事とインスリンだけでよい 17(1.8%)
- 代わるべきものが出来るまでは必要 510(53.4%)
- 即答できない 88(9.2%)
C. SU剤の使用について
- 注意して使用すればよい 615(64.2%)
- 使用すべきではない 9(0.9%)
- 使用の可否について検討が必要 288(30.1%)
- 即答できない 46(4.8%)
D. 現在のSU剤使用の有無
- 使っていない 70(7%)
- 使っている(およそ全症例の %) 924(93%)
|
|
|
1960-70年代にSU剤による重症低血糖が多発した原因としては、(1)医師の糖尿病への理解が不十分であったこと、(2)血糖測定が日常的に行われていなかったこと、(3)尿糖だけで糖尿病と診断する医師もいたこと、(4)医師の低血糖の理解が不十分であったこと、(5)SU剤処方時の医師の患者に対する説明、特に低血糖についての説明が不十分だったこと、(6)したがって患者や家族が低血糖に対する適切な対応ができなかったこと、などをあげることができる。
このような一連のことが教訓となってそれ以後はSU剤による低血糖事故は激減した。低血糖はインスリンが発見され、その作用が研究されている中でわかったことであった。したがって症状もインスリンによる急激な血糖降下によるアドレナリン反応を中心としたものが主要症状として教えられた。しかしSU剤によるものは徐々に血糖が低下するので頭痛、視力障害、だるい、などで起こるものが多く、患者にも細やかな点まで教えておくことが重要である。
3. インスリン治療者の低血糖調査
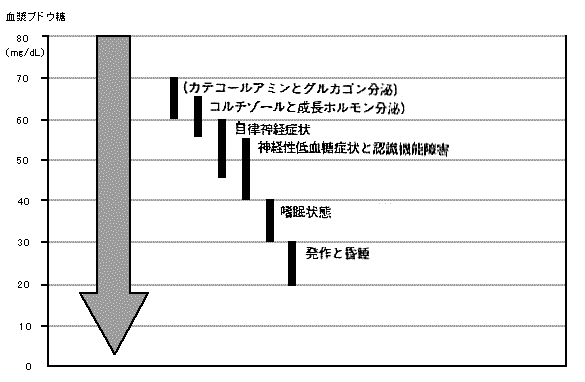
近年は血糖コントロールが良好であることが重要視されている。一方コントロールを良好に保つほど低血糖を起こす頻度も高くなる。また低い血糖に馴れると警告症状(動悸、ふるえ、発汗など)なしに意識喪失発作になりやすいことがあげられている。低血糖症状には
表2のようなものがあり、その発現と血糖値との関係(
図4)のように言われている。
表2 低血糖の症状
|
自律神経症状 | 神経貧糖症状 | 気分の異常 |
|
発汗
動悸
心拍数増加
ふるえ(振戦)
熱感
顔面紅潮
膜力感
倦怠
むかつき
頭痛
荒い呼吸
四肢のうづき
|
空腹感
□周のチクチク感
めまい、しびれ、耳鳴り
訃算がおそくなる
考えがまとまらない
単純作業にミスする
人の話が聞きとれない
物を落とす、ねむ気
仕事遂行に努力がいる
失語、片麻痺
読む、話すのが困難
呂律が回らない
千鳥足(協調運動拙劣)
二重視・霧視
|
不安感
冷静になれない
いらいら感
けんか腰(怒り)
頑固
あわてる感じ
神経質
疲労感
悲しみ、不幸感
抑うつ的
多幸感
|
| |
|
図4 低血糖に対する徴候、症状と拮抗ホルモン反応
|
|
そこで筆者は筆者はインスリン治療を行っている方々に低血糖の有無を尋ねてみた。その結果は他人の手を借りなければならないような重症低血糖は1例もなかったが、動悸、発汗などの症状は
表3のような結果であった。また症状としては
表4のように冷や汗、ふるえ、脱力、動悸、だるいなどが多かった。
欧米の成書には、軽い低血糖症状は経験させておいた方がよいとも記されており、また治療状態をよくしようとすれば低血糖は避けられないのでその症状と処置を何度も教えておくことである。インスリン症例では夕食前に注射し夕食までの間に風呂に入って起こす人も少なくないので注意が必要である。
表3 低血糖あり症例の発作頻度の分布
低血糖の頻度 | インスリン治療年数 | 性 別 | 合 計
173例 |
5年以内
92例 | 5年以上
81例 | 男性
97例 | 女性
76例 |
月に1回
2−3回
4−6回
10回以上
年に1回
2−3回
4−6回
10回以上 |
17.4 | 16.0 |
17.4 | 33.3 |
4.3 | 7.4 |
2.2
| 2.5
|
12.0 | 7.4 |
15.2 | 12.3 |
9.8 | 8.6 |
0 | 1.2 |
|
21.6 | 10.5 |
21.6 | 28.9 |
3.1 | 9.2 |
3.1
| 1.3
|
10.3 | 9.2 |
16.5 | 10.5 |
8.2 | 10.5 |
0 | 1.3 |
|
16.8
24.9
5.8
2.3
9.8
13.9
9.2
0.6 |
|
|
表4 インスリン治療例の低血糖症状の頻度(%)
冷や汗
ふるえ
脱カ
動悸
空腹感
だるい
考えがまとまらない
ふらつき
頻脈
疲労感
イライラしてくる
不安になる
寒む気
体が熱くなる
眠くなる
思い出せない
しびれ、ピリピリ感
|
68.6
45.9
36.6
34.9
32.0
30.8
26.7
25.0
16.3
16.3
15.1
14.5
14.5
12.8
11.6
11.6
10.5
|
|
霧視
針算がおそくなる
頭痛
労作に努力がいる
冷静になれない
口唇周囲のしびれ
ろれつが回らない
聞きとれない
読むのが困難
千鳥足
意識喪失
荒い呼吸
簡単なことにミス
話すのが困難
二重視
怒りっぽくなる
物を落とす
|
10.0
9.3
8.1
8.1
8.1
7.6
7.6
7.0
7.0
7.0
6.4
5.8
5.8
5.8
5.8
5.8
5.2
|
|
あわてる感じ
顔面紅潮
むかつき
閃輝視
手足がうづく
頑固になる
手足が動きにくい
悲しくなる
めまい
膝のがくがく感
夢遊病
口の中で異常な味
けんか腰になる
不幸感
多幸感
悪いことをしたくなる
指先のしびれ
|
4.6
4.1
4.1
3.5
2.3
2.3
1.7
1.7
1.2
0.6
0.6
0
0
0
0
0
0
|
|
|
|
|
(2005年06月03日更新)

 医療・健康情報グループ検索
医療・健康情報グループ検索


