小児1型糖尿病患児の治療環境に関するアンケート調査
コメント
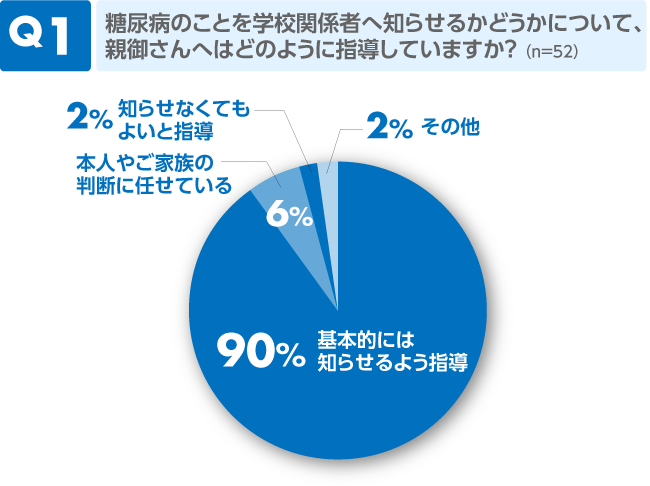
9割の医療従事者が「基本的には知らせるように」指導していると回答しました。親御さん側の回答でもほぼ全員が、少なくとも担任の先生には知らせているとのことでした。
その他の回答
- メリットデメリットを話した上で本人やご家族の判断に任せている
コメント
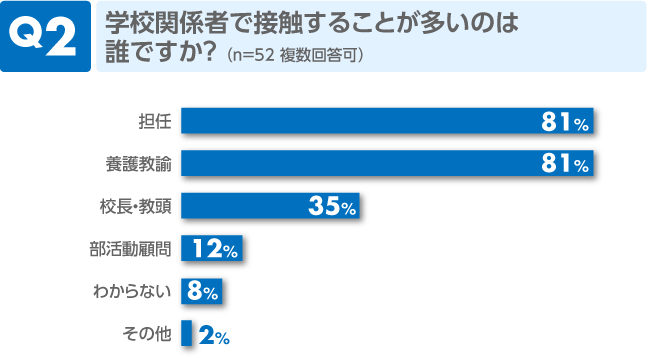
担任の先生と養護教諭が同数でした。患児と最も接する機会の多い担任の先生は、養護の先生と同等に患児のケアが求められていることがうかがえます。
コメント
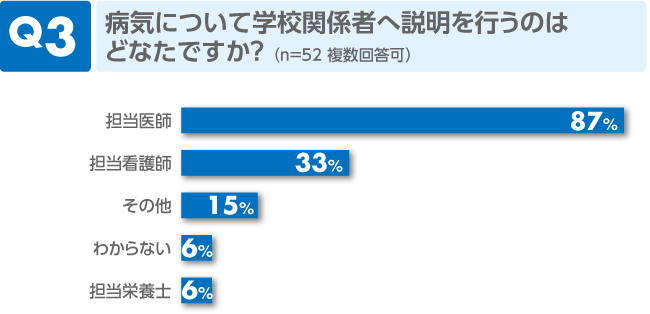
疾患に関することや療養生活の注意など、学校からの問い合わせは主治医が中心に受けているようです。
その他の回答
- 家族
- 両親
- 保護者
- 家族
- 患者支援センター看護師
- 薬剤師
- 親
- 家族
コメント
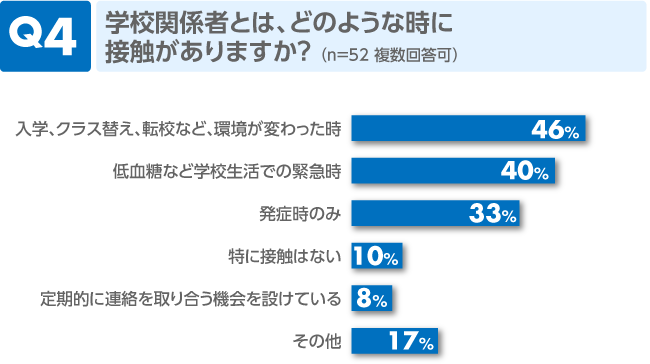
日常的な接触というよりも、生活の中で変化があった時が多いようです。
その他の回答
- 必要を要請された時
- 修学旅行などの行事の前
- 来院間もないのでまだです
- 糖尿病サマーキャンプ
- 医療機関からの退院時
- 修学旅行などの行事があるとき
- 初発時
- サマーキャンプ
コメント
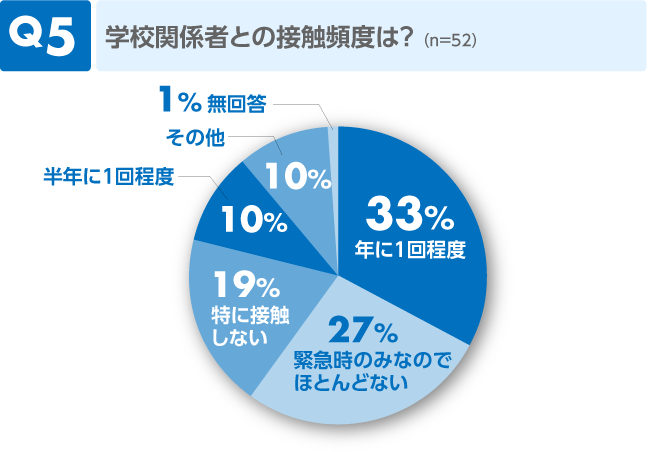
前問同様、生活の中で変化があった時が多いという意味では、頻度もそれほど高くはないようです。
その他の回答
- 発症時、進学時
- 初発時のみ
- DM発症時のみ
- わからない
- 発症時のみ。ただし学校関係者から申し出があれば適宜対応
コメント
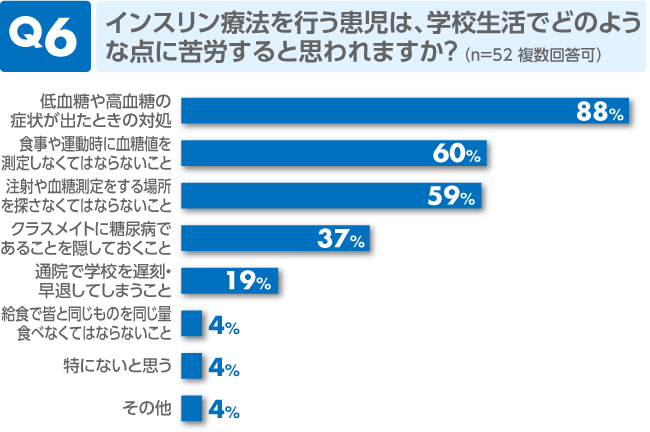
体調が悪くなった時のことを心配する医療従事者が最も多くおられました。また、インスリン注射や血糖測定の実施環境についても、患児の負担としては大きいだろうとの認識があるようです。
その他の回答
- 補食を食べる理由を他の児童に理解してもらうこと
- クラスメイトへ如何に伝えるか
コメント
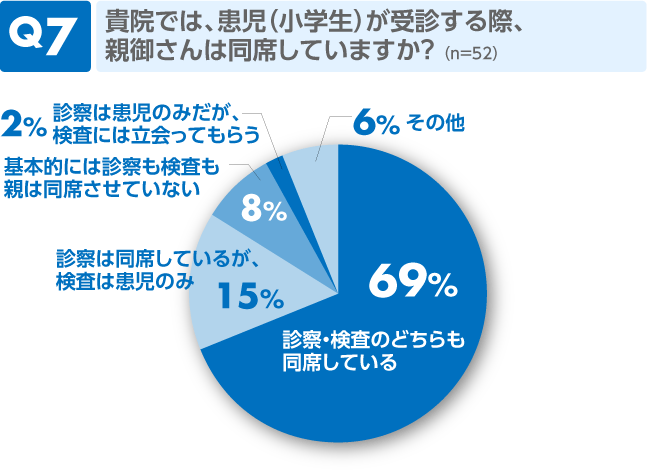
診察や検査のどちらも親が同席していることが多いようです。また、1割近くがどちらも親を同席させていないとのことですが、患児の年齢にもよるのかもしれません。
その他の回答
- わからない
- 年少児は同室、その後患児のみ
- 高学年から本人のみの診察、検査になる
コメント
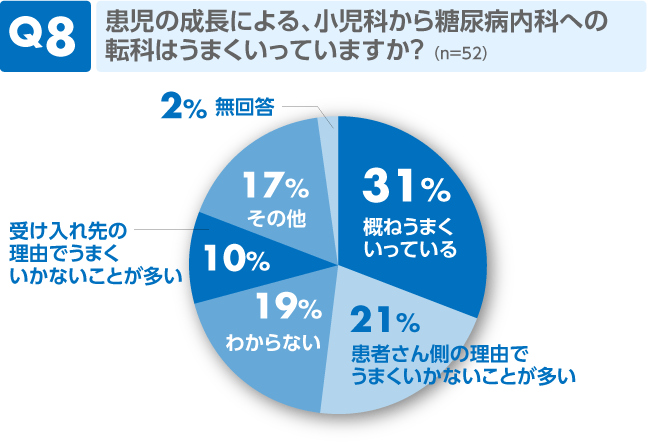
回答が分かれました。「概ねうまくいっている」としたのは3割。それ以外は、どちらかというとうまくいっていない方向のようです。
その他の回答
- 小児糖尿病は糖尿病内科でみている
- 基本的に重症のDM患者は他院へまかしている
- ケースバイケース
- 小児兼内科(糖尿病専門医)で一括
- 一人ひとり違う
- 必要ない
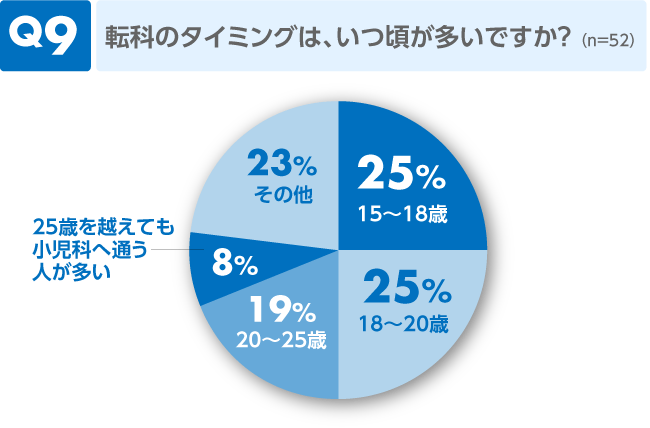
コメント
25歳頃までと答えた方が7割でした。年齢できっちりというよりも、進学や就職、転居など、生活の変化が転科タイミングになることが多いようです。
その他の回答
- 様々
- 最初から内科
- わからない
- 小学生以上は発症時に糖尿病内科紹介されている
- 進学などの転居時
- 進学・就職・転居の時期
- 現在は該当年齢の患者無し
- 近医へ紹介となるため不明
- 歴年齢というよりも、発達年齢による。高校卒業から大学卒業の間が多い
- 経験なし
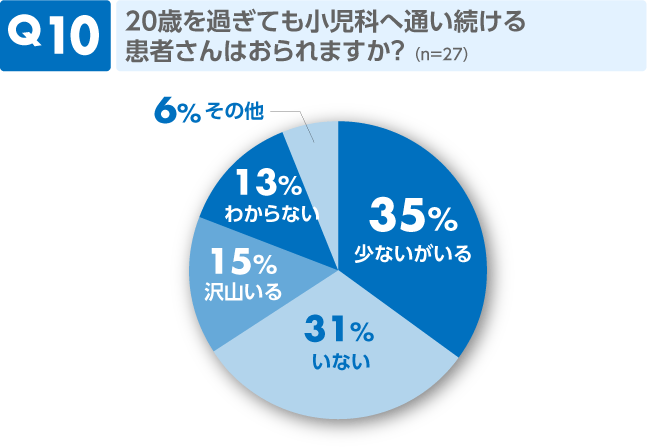
コメント
医療機関の方針や患児の事情にもよるものと考えられますが、半数の方は「いる」との答えでした。
その他の回答
- 状況によりあっても良いと考える
- 当院が糖尿病内科のため
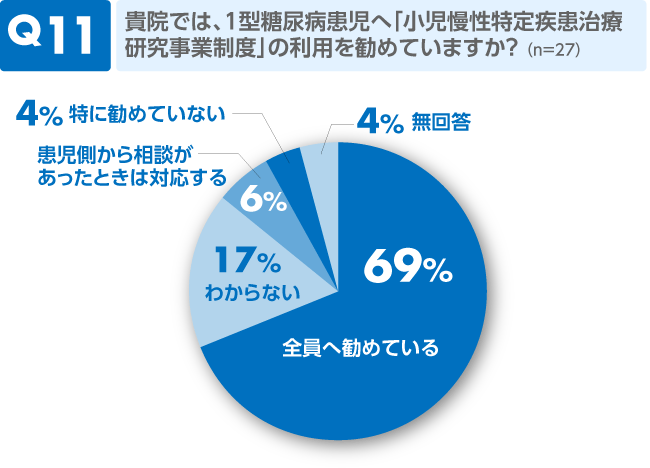
コメント
「勧めている」と回答した方は7割でした。17%の「わからない」とする人は、役割上把握していないという意味であると推測されます。
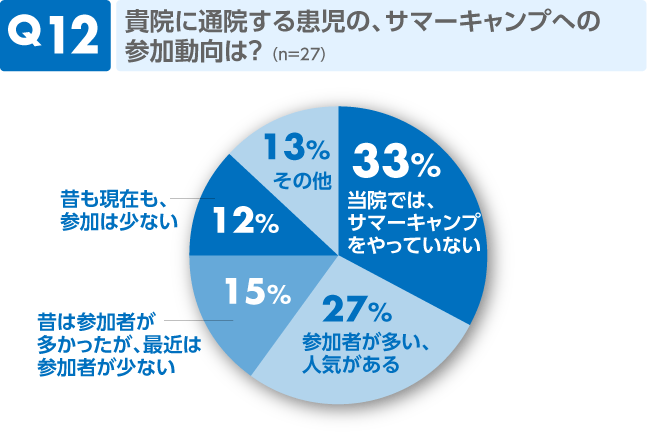
コメント
自院で取り組んでいるか否かで回答は変わってきますが、参加者が多いと少ないが27%と同数でした。
その他の回答
- 希望者へ案内
- 勧めている
- 発症時は参加が多く学童期になると参加が減る
- 少なくはないが多くもない
- 数年前から参加者が増えてきた
- 2〜3人参加
- 半数

- 学校薬剤師の活用。
- 担任の先生にはきちんと相談と養護の先生にもお伝えしましょうと説明。
- 時間割を見て朝の食事に気をつけたり、体育のある日や遠足や運動会などのイベントに対して低血糖に気をつけること、ブドウ糖を持ち歩くことや、給食は炭水化物を必ず食べるようにすることなど。
- インスリン注射を忘れなければクラスの友達と何も変わることはない、という事実。
- まずは学校になれる、担任や養護の先生、クラスの友達に慣れることを優先する。治療は生活がしやすいように、子どもによって調整する。
- 病気であること、恥じることではないので‥ 公言できるように援助している。
- 患児の生活に合わせているのでアドバイスというよりは実際を説明。
- 自然に。
- 詳細は把握しておりません。
- 部活動前には補食を取るよう指導している。
- 注射回数は、部活等で疲れてねてしまうと就寝前に注射することを忘れてしまうケースがあるため、1日3回法としている。予め課外活動等のスケジュールを把握して、インスリンの調整につき相談している。また責任インスリンの考え方を必ず指導し、実践させている。
- 低血糖時の対処、まわりの人に知ってもらうこと、注射の打つ場所など。
- 部活動時や体育時の捕食について。
- 食事内容や運動量を把握し、それに合わせたインスリン注射ができるようにアドバイスする。
- とにかく何でも、些細なことでも、疑問に思うこと/困ったときはすぐに電話で相談をしてください。
- 給食は皆と一緒の量を食べるようにしている。
- レギュラーな生活。
-
- 低血糖時の対応を学校側、両親と話し合って決めておく。両親が重症低血糖などの急変時以外は、基本的な対応をすることがわかると、学校側も安心して頂けるようになってくる。
- 入学当初は、主食は持参して欲しいなど、学校側からの要望もあるが、実際に通学を初めてみると、他の児童と変わらないことを理解してもらえるようになって、要望もなくなってくる。
- 親が新しいクラスになった際、保護者会などで病気について説明していくようアドバスすることが多い。そうすることで、子供たちへの説明もスムーズになり、クラス内での注射やインスリンポンプの使用もスムーズになっている。
- 周囲の病気への理解を深めてもらうこと。
- ポンプの設定の工夫。
- 1型糖尿病であることを隠さずに、インスリン注射や血糖測定が必要であること、低血糖時には補食が必要であることを最初に言っておく。
- CSIIの児には、運動時はtemp basalを使ったり、0.5Uを打ってから外す。90分以上外すなら、その日はbasal 0U/Hにしてランタスを打つ。
- お代わりをするならその分カーボカウントをして追加打ちをする。
- SAPの子は日中は表示された数値を参考にインスリンを打ってよい。
- 学校との連携、病気の理解。
- 基本的には、他の学生と同じことをしてもらう。
- 保健室に、ブドウ糖・補食となるもの・SMBG機器・インスリンの予備等の保管の依頼等。
- 親しい友人には病気のことを正しく理解していただきましょう。クラスメイト全員に理解していただくのはむつかしい場合もあるので、この点に関しては先生方と相談してください。
- 食べる量に応じたインスリン注射が出来れば、食事制限なし。お代わりも自由。自分でインスリン量計算できない場合はあらかじめ献立で家族にインスリン量を決めておいてもらい、お代わり分だけでも自分でインスリンの計算できるようカーボカウントの指導を施行。
- 給食は皆と同じように。運動前に補食することや、運動した次の日も血糖が下がりやすいなどの影響があることを説明する。
- 現在は対応していないが、過去に小学校に通う患者さんの栄養指導を実施。保護者が学校側に連絡していた(連絡の仕方や連絡しておくべき内容について、管理栄養士としてのアドバイスは行った)。
- 自己血糖測定、インスリン自己注射の手技の確立の促し。食事制限への極端な傾倒の防止。希望に応じたポンプなどの注射法の選択。

- 学校薬剤師を通じて、インスリンの使用方法、SMBGの測定、低血糖症状、低血糖時の対応、学校職員への啓蒙活動の支援と指導をしてもらうこと。
- 見守ってほしい。
- マニュアルあり。
- 給食は最後まで時間がかかっても食べさせて欲しいことや、クラスメイトへの説明について、低血糖の対応について、決して特別扱いしないこと、怖くないことなど。過剰な支援にならないこと。低血糖時、高血糖時に適切な対応がいただけたら十分です。
- 最近は理解を持ってくださる先生が多く感謝しています。一方で、学校や先生が良かれと配慮してくださることが、不要な子どももいます。子ども、保護者、主治医とよくコミュニケーションをとって欲しいなと感じます。
- 1型DMについて理解してほしい。
- 病気に過剰になりすぎ。サマーキャンプの存在を知り参加してほしい 。病気を知ろうとする気持ちをもってほしい。
- 学校側の知識が興味本位にならないように 特別ではないこと 成長を妨げないようにしてはいけないという知識ではいないでほしい。
- 特別視しないでほしい。
- 補食が必要なことであることを、皆が納得できるように説明してあげてほしい。
- 糖尿病の生徒を受け持った際、病気のことについて医療者から話を聞き対処法を知識として知った場合に、実際に対処できなければ学校側の責任になるから、医療者から話を聞きたくないと言われた教頭先生がいた。責任を問うのではなく、情報を共有し、子供たちのより良い学校生活をサポートしてほしいという願いを理解してほしい。また日本では患者数が少ないからこそ、1型糖尿病の正しい情報を、教育の現場からも啓蒙してほしい。
- 正確な知識を持ち、必要以上に怖がらないようにしてほしい。
- 訴えない子もいるので、動作など普段から気にかけてほしい。
- 特別対応は必要ないが、いつもと違う時や困った時など注意を払ってほしい。
- 自主性を育て自己管理できるよう手助けしてほしい。
- 「自分にはわからないので・・・」と言わないでください。
- 生活行動は基本的に患児自身でするようにし、見守りの姿勢をおねがいしている。
- 緊急時以外は何もしない、何もみないふりを希望。
- 驚くほど多くの患者がいじめにDMを理由にいじめられていること。病院勤務から離れているが、サマーキャンプに長年参加している。同じ患者同士ということもあるのか、ぽつりぽつりと仲間で話をしている。補食を隠される、インスリンペンを折られる、注射時にわざとぶつかってきて腕に針が残った・・・。何も知らなければ、皆いまどきの子供たちなのに、正直びっくりしてしまった。クラスの子供がDM患者だけではないので、難しいと思うが学校の先生たちにも子供たちの闇を知っておいてもらいたい。
- 疾患への理解と家族患者との密なコミュニケーション。
- 教室で血糖測定・インスリン注射をさせてほしい。必要以上な制限はせずに、周りの生徒と同じことをさせてあげてほしい。
- 特別扱いしないで通常の生徒と同じように扱ってほしい。
- 特別扱いは不要。過干渉にならぬよう、見守っていただきたい。
- 毎年学校検尿で尿糖陽性のみで精密検査の用紙を持ってくるのはやめてほしい。
- 普通に学校生活に参加できるよう職員の意識を統一して欲しい(患児のみ参加出来ない事が無いよう)。
- インスリンの知識が学校側、クラスメイトや保護者に知識がないため特別扱いになることへのいじめが心配。周知をどこまでするかが問題であり、また児童に対しては過保護になりすぎないことも、でも注意を忘れないことも重要。
- 注射や血糖管理のさりげない見守り有症状時の自己血糖測定と補食の促し疾患についてや補食の必要性などに対する同級生へのお話し(必要に応じて)、給食メニューの概算カーボ量の事前お知らせ。
2015年09月 公開




